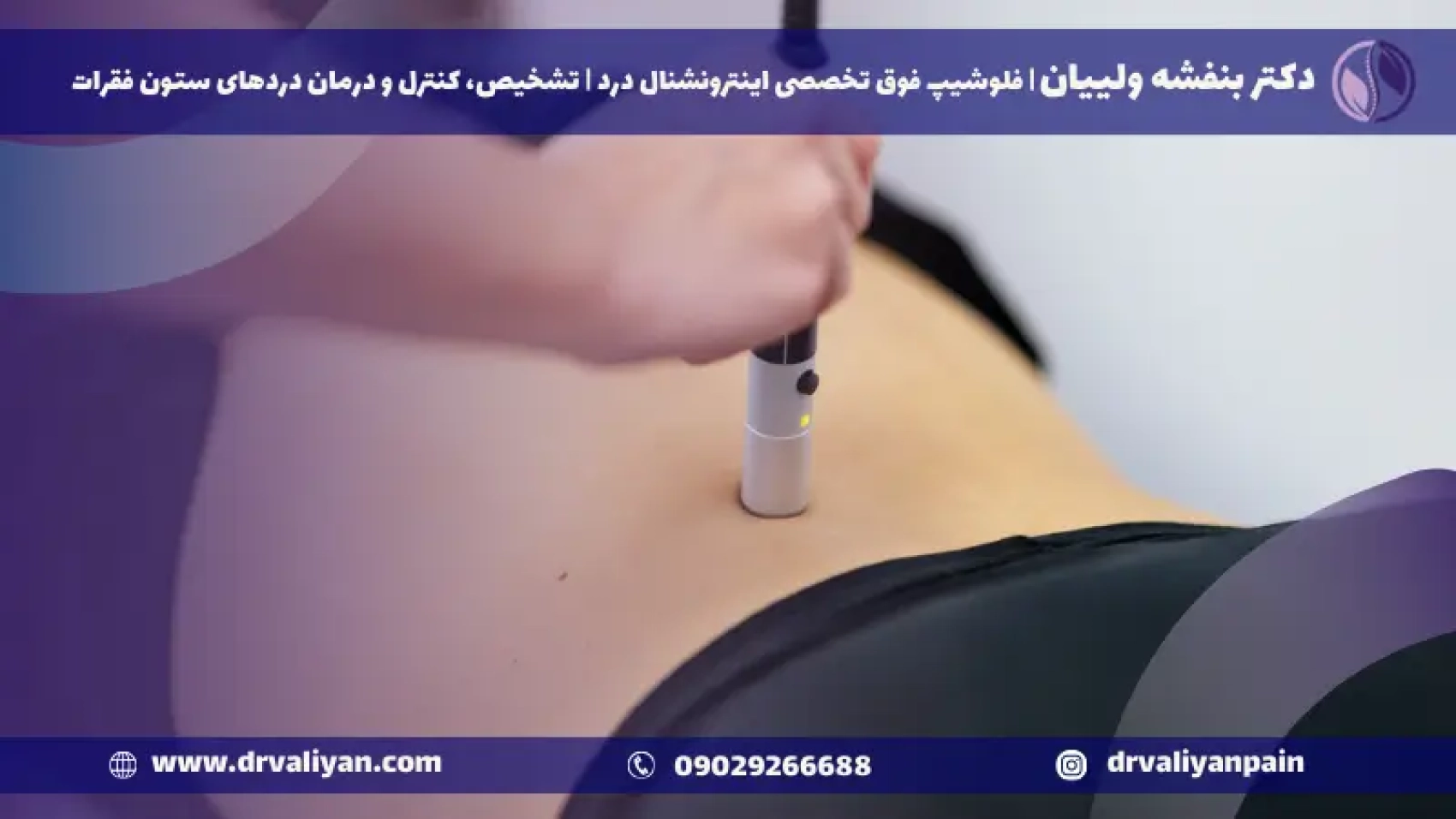
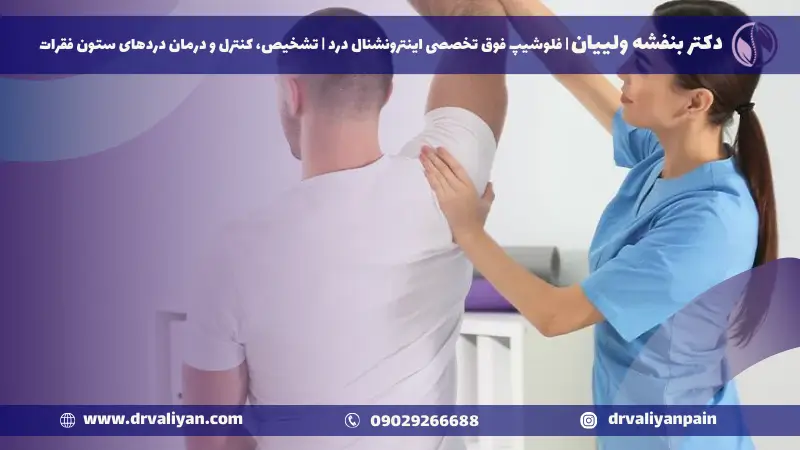
مشکلات دیسک کمر میتوانند زندگی را به یکباره متوقف کنند و سایهای بر سادهترین فعالیتهای روزمره بیندازند. برای کسانی که با درد مزمن کمر دست و پنجه نرم میکنند، امکان جراحی غالباً به یک نگرانی همراه با ترس از دورههای بهبودی طولانی و عوارض احتمالی تبدیل میشود. با این حال، پیشرفتها در فناوری پزشکی رویکردی نوین به درمان مشکلات دیسک کمری (عمل بسته دیسک کمر) را معرفی کردهاند .
عمل لیزری دیسک کمر در تهران: بهترین رویکردی انقلابی
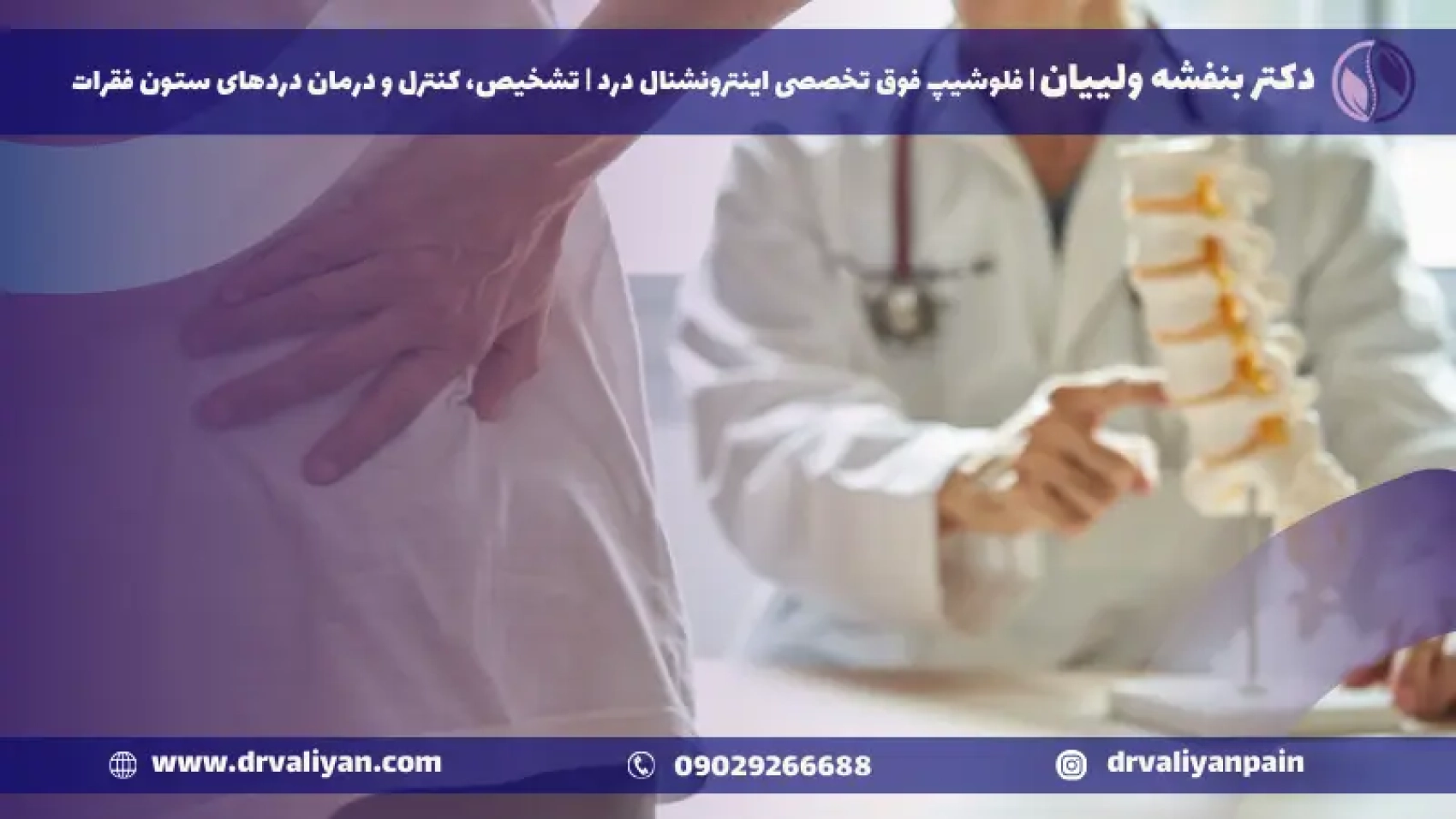
درد کمر یکی از رایجترین دغدغههای پزشکی در سراسر جهان است که تقریباً همه افراد در مقطعی از زندگی خود را تحت تأثیر قرار میدهد. برای برخی این ناراحتی گذرا و زودگذر است، اما برای دیگران میتواند مزمن و فلجکننده باشد. زمانی که درمانهای محافظهکارانه در فراهم آوردن تسکین ناکام میمانند، عمل لیزری دیسک کمر به عنوان گزینهای قدرتمند ظاهر میشود، که دقت کمتهاجمی با بهبودی تسریع شده را ارائه میدهد. در این پست وبلاگ، ما به دنیای عمل لیزری دیسک کمر غواصی میکنیم و بر تکنیکهای نوآورانهای که توسط جراحان برتر، بهویژه در مرکز پرجنبوجوش بهداشت و درمان تهران، بهکار گرفته میشود، نور میافکنیم.
مقدمهای بر جراحی دیسک کمر با لیزر
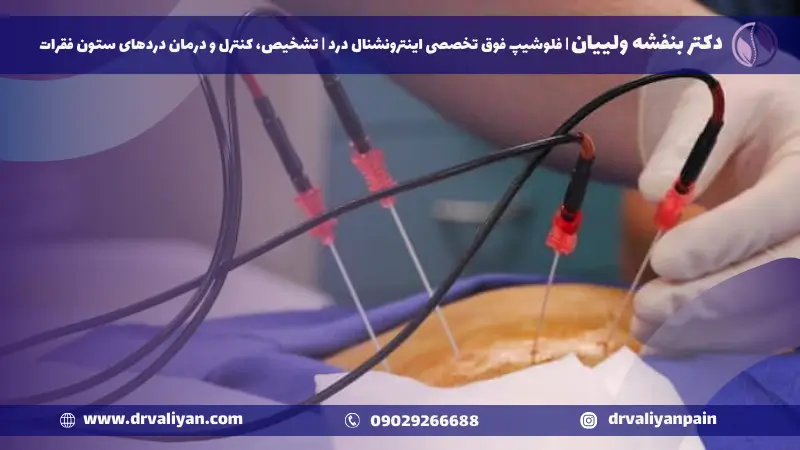
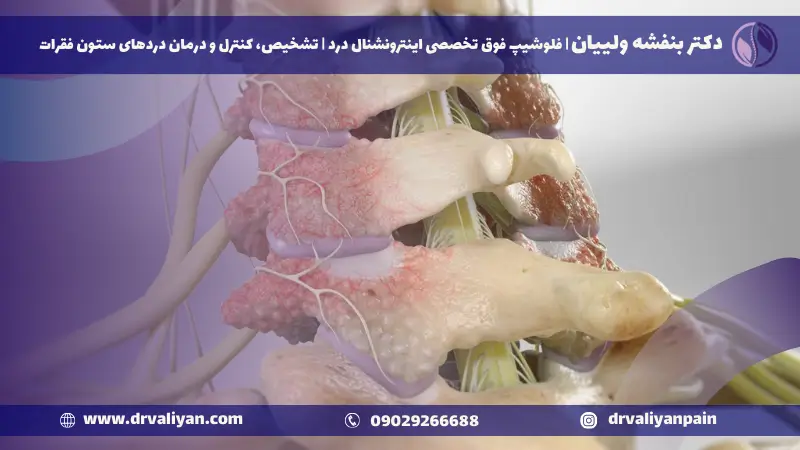
در حوزه مراقبتهای ستون فقرات، جراحی دیسک کمر با لیزر یک روش پیشگامانه است که چشمانداز مدیریت درد و درمانهای ارتوپدی را متحول ساخته است. بر خلاف جراحی سنتی باز کمر، تکنیکهای لیزری امکان برشهای کوچکتر، آسیب کمتر به بافتهای اطراف و در نتیجه، زمانهای بهبودی سریعتر را فراهم میآورد.
عمل لیزری دیسک کمر مناطق خاصی از ستون فقرات کمری را هدف قرار میدهد تا دیسکهای آسیبدیده را ترمیم یا حذف کند، درد را تسکین دهد و از تخریب بیشتر جلوگیری کند. دقت پرتو لیزر عامل کلیدی است، اطمینان میدهد که تنها بافتهای تحت تأثیر درمان شوند، ساختارهای سالم حفظ شوند.
مزایای عمل لیزری دیسک کمر
مزایای عمل لیزری دیسک کمر نسبت به روشهای سنتی قابل توجه است. بیماران اقامت کمتری در بیمارستان دارند، خطر عفونت کمتر و احتمال بیشتری برای بهبودی کامل را تجربه میکنند. عدم وجود برشهای عمده همچنین به معنای کمتر بودن جای زخم و احتمال کمتر بروز عوارض بعد از عمل است.
کاندیداهای ایدهآل برای عمل لیزری دیسک کمر
همه افراد با مشکلات دیسک کمر کاندیدای جراحی لیزری نیستند. کاندیداهای ایدهآل معمولاً از فتق دیسک، دیسکهای برآمده یا سایر انواع پاتولوژی دیسک کمر که به درمانهای غیرتهاجمی پاسخ ندادهاند، رنج میبرند.
صلاحیت برای این نوع جراحی از طریق فرآیند مشاوره دقیق تعیین میشود. تصویربرداری تخصصی، مانند MRI و CT اسکن، برای شناسایی منبع درد استفاده میشود و سابقه پزشکی عمیقی برای اطمینان از اینکه جراحی لیزری مناسبترین مسیر عمل است، گرفته میشود.
آگاهی و انتظارات بیمار بسیار مهم است. در حالی که عمل لیزری دیسک کمر مزایای قابل توجهی ارائه میدهد، اما درمان همهچیز نیست. کاندیداها همچنین باید به برنامه توانبخشی تجویز شده پس از جراحی متعهد باشند تا نتایج خود را به حداکثر برسانند.
توضیح روند عمل
درک اینکه در طول عمل لیزری دیسک کمر چه اتفاقی میافتد، میتواند فرآیند را روشنتر کرده و به بیماران کمک کند تا با این رویکرد راحتتر شوند.
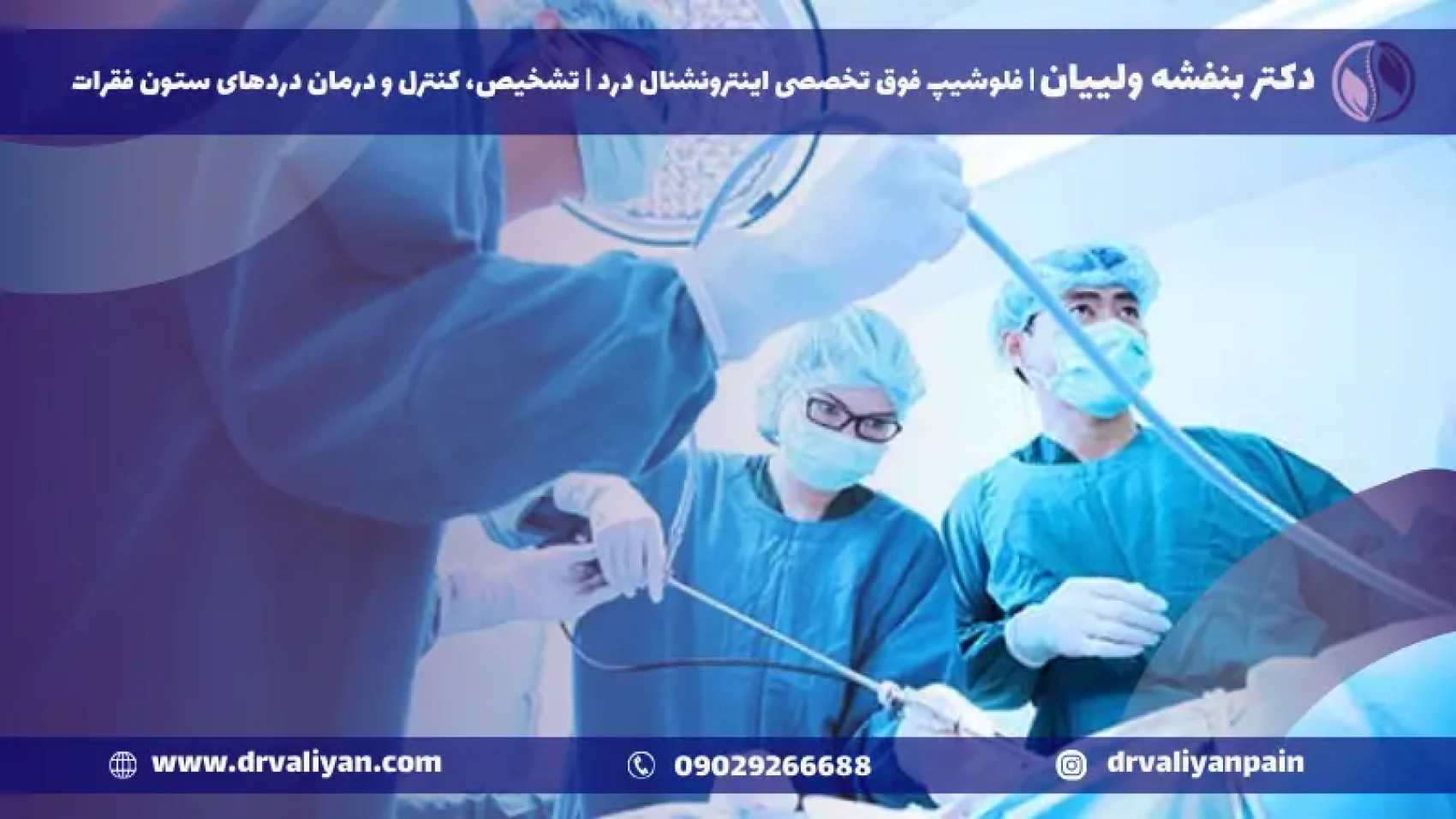
قبل از جراحی، بیماران ممکن است چندین هفته فیزیوتراپی را برای تقویت عضلات پشت خود انجام دهند. در روز جراحی، بیهوشی موضعی یا عمومی اعمال میشود و بیمار به گونهای قرار میگیرد که به جراح اجازه دسترسی به ناحیه آسیبدیده را بدهد.
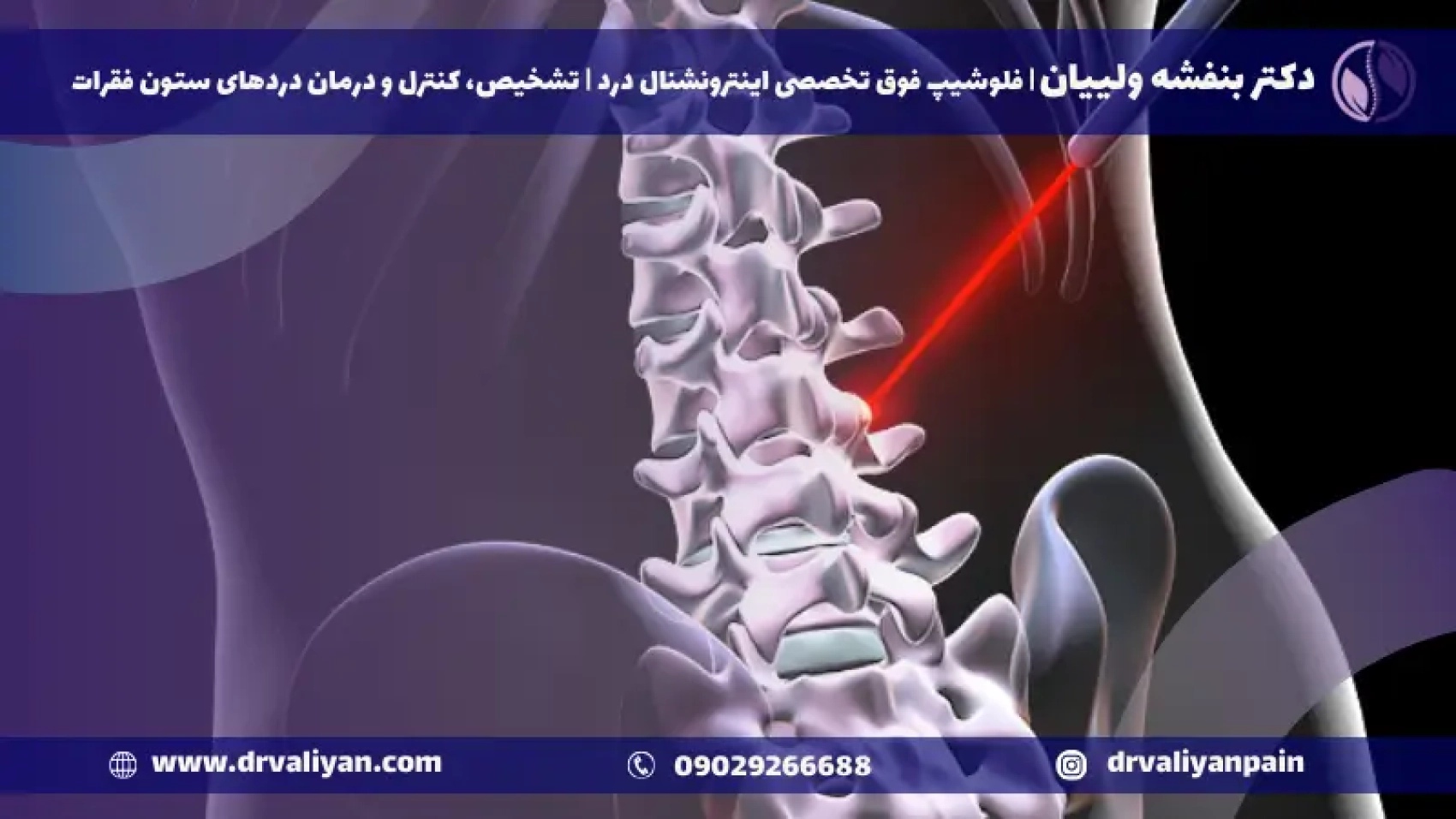
جراح از راهنمایی اشعه ایکس (فلوروسکوپی) برای مشاهده ستون فقرات استفاده میکند و لیزر را به مکان دقیق دیسک هدایت میکند. سپس لیزر بافتهایی را که باعث فشار بر اعصاب میشوند، بخار یا حذف میکند و تسکین فوری و بازگشت عملکرد را فراهم میآورد. این روش معمولاً کمتر از یک ساعت طول میکشد و بیماران اغلب میتوانند همان روز به خانه بازگردند.
داستانهای موفقیت از کلینیک درد دکتر ولییان
کلینیک درد دکتر ولییان در تهران به خاطر تعالی در انجام جراحیهای دیسک کمر با لیزر شهرت دارد. با سابقهای از مداخلات موفق، بیماران بهبود قابل توجهی در کیفیت زندگی خود پس از جراحی گزارش کردهاند.
کلینیک نه تنها امکانات جراحی مدرن را فراهم میکند بلکه تیمی از متخصصان اختصاصی را نیز دارد که بیماران را در هر مرحله از فرآیند راهنمایی میکنند. این داستانهای موفقیت برای بسیاری که در مورد انجام جراحی برای مشکلات دیسک کمر خود تردید دارند، الهامبخش است.
داستانهای بهبودی در کلینیک دکتر ولیان شاهد بیمارانی است که ظرف چند هفته پس از عملشان به فعالیتهای عادی بازگشتهاند. برخی حتی از حل کامل علائم قبل از جراحی خود خبر دادهاند، نشاندهنده فصل جدیدی آزاد از قید و بند دردهای مزمن کمر.
چرا تهران در عمل لیزری دیسک کمر پیشرو است؟
برجستگی تهران به عنوان مرکزی برای گردشگری پزشکی اتفاقی نیست. این شهر دارای تمرکز بالایی از امکانات پزشکی است که با فناوری پیشرفته تجهیز شدهاند، با متخصصان با تجربه همکاری میکنند و عملهای جراحی را با قیمتی بخشی از هزینههایی که در کشورهای غربی یافت میشود، ارائه میدهند.
دکتر ولییان و همکارانش در قرار دادن تهران در نقشه برای جراحی دیسک کمر با لیزر نقشی اساسی داشتهاند. تعهد آنها به نوآوری، تحقیق و مراقبت محور بیمار، استانداردی برای دیگران برای پیروی تعیین کرده است. علاوه بر این، زیرساختهای حمایتی در تهران، از جمله مراکز بهبودی و برنامههای پس از مراقبت، اطمینان میدهند که نیازهای پس از عمل بیماران نیز به خوبی تأمین میشوند.

مراحل بعدی: مشاوره با دکتر ولییان
ترتیب دادن یک جلسه مشاوره با دکتر بنفشه ولییان اولین قدم برای یافتن تسکین از مشکلات دیسک کمر شما است. بیماران میتوانند انتظار یک ارزیابی جامع از تیم پزشکی اختصاصی داشته باشند که پرونده آنها را به طور دقیق بررسی کرده و توصیههای شخصیسازیشده ارائه میدهند.
مشاورهها چندین هدف دارند. آنها به برقراری یک ارتباط بین بیمار و جراح کمک میکنند، به بیماران اجازه میدهند تا ماهیت شرایط خود را بهتر درک کنند و در تعیین انتظارات واقعبینانه برای عمل و بهبودی یاری میرسانند.
برای کسانی که در نظر دارند برای مراقبتهای پزشکی به تهران سفر کنند، خدمات بیماران بینالمللی کلینیک هر جنبهای از فرآیند، از درخواست ویزا تا اقامت محلی، را تسهیل میکند. این رویکرد جامع به مراقبت از بیمار تعهد جامعه پزشکی تهران را برای خدمت به مشتریان جهانی با بالاترین استانداردهای مراقبتهای بهداشتی نشان میدهد.
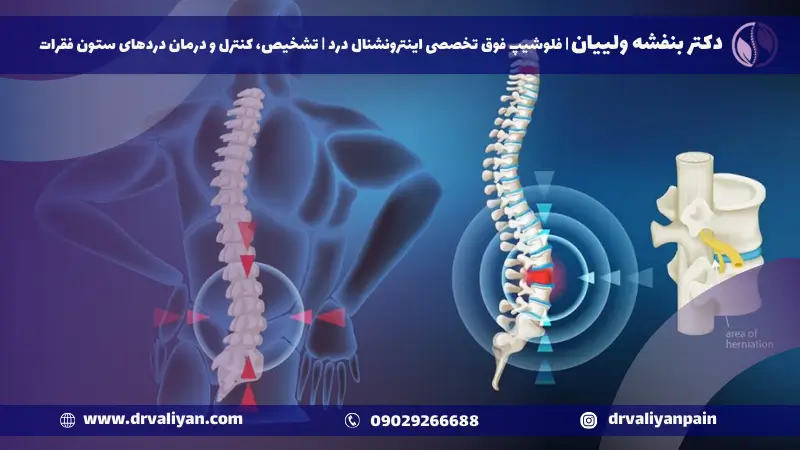
جراحی دیسک کمر با لیزر نماینده یک پیشرفت عمده در حوزه درمانهای ستون فقرات است، به بیماران مسیری به سوی زندگی آزاد از محدودیتهای ناشی از درد کمر مزمن ارائه میدهد. با تهران در خط مقدم این انقلاب پزشکی، کسانی که به دنبال راهحلی برای مشکلات دیسک کمر خود هستند، نیازی به جستجوی بیشتر ندارند. کلینیک دکتر ولیان نمونه بارز این توانایی جراحی است، که نه تنها درمان بلکه تجربهای را ارائه میدهد که سلامتی و رفاه را تقویت میکند.
برای کسب اطلاعات بیشتر در مورد نحوه تغییر زندگی شما توسط جراحی دیسک کمر با لیزر، امروز با دکتر ولییان وقت مشاوره بگذارید. این ممکن است مهمترین تصمیمی باشد که برای سلامتی و خوشبختی خود میگیرید.
چرا عمل بسته دیسک کمر؟ کم تهاجمی ترین عمل !
ر این بحث دقیق، هدف ما معرفی شما به دنیای جراحی کم تهاجمی ستون فقرات یا عمل بسته دیسک کمر و توجه به جنبههای حیاتی است که آن را به روند رو به رشدی در صنعت پزشکی تبدیل کردهاند.
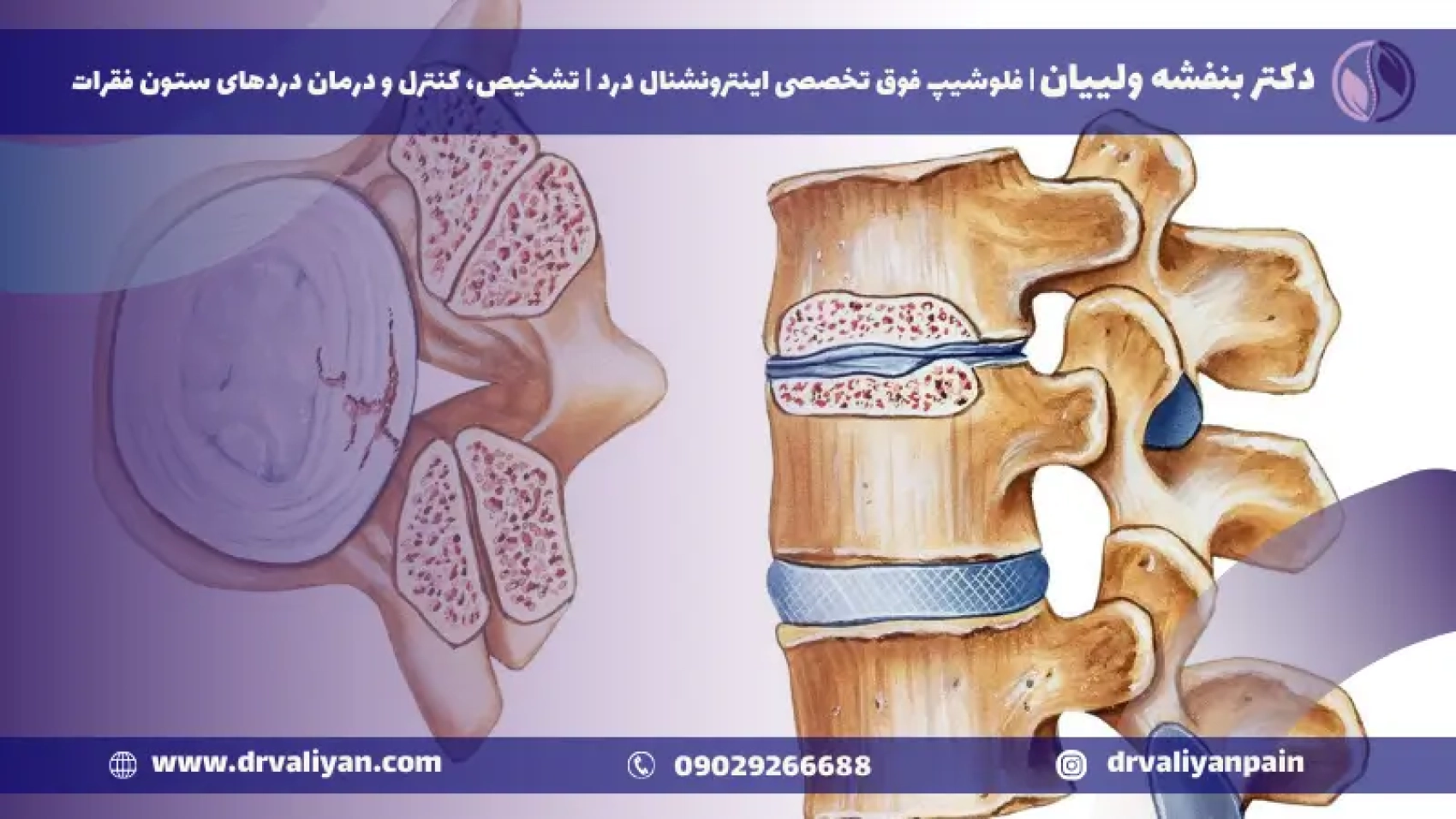
تنگی کانال نخاعی و روشهای درمان آن
عارضههای ستون فقرات مختلفی که تنگی کانال نخاعی یکی از آنها است، در جهان پیرامون ما وجود دارد که اثر مستقیم بر سلامت بدن ما میگذارند، مانند دیسک کمر، آرتروز و تنگی کانال نخاعی که امروزه یکی از این بیماریهای شایع است. تنگی کانال نخاعی یک حالت پاتولوژیک به معنای آسیبشناسی بوده است؛ بهعبارتی محیط بین مغز و نخاع تنگ شده و همین امر باعث فشار و آسیب رساندن به نخاع و عصبها خواهد شد که یکی از شایعترین علت بروز این بیماری افزایش سن بوده است.
در این مقاله ما اطلاعات جامعتری در رابطه با تعریف تنگی کانال نخاعی ارائه خواهیم داد و در مورد مواردی نظیر راههای تشخیص این عارضه، علت بروز و انواع مختلف تنگی کانال نخاعی کمر و گردن صحبت خواهیم کرد و در آخر راههای درمان تنگی کانال نخاعی کمر بدون حراجی را توضیح میدهیم؛ پس جهت کسب اطلاعات بیشتر تا انتها با ما همراه باشید.
تنگی کانال نخاعی چیست؟
تنگی کانال نخاعی وضعیتی است که در آن فضای داخل کانال نخاعی، که نخاع را در بر میگیرد، باریک و محدود شده و میتواند به اعصاب فشار آورد. این فشار میتواند باعث درد، ضعف یا بیحسی در پاها، بازوها یا سایر نقاط بدن شود. اغلب اوقات، این عارضه به دلیل پیری و فرسودگی طبیعی استخوانها و بافتهای اطراف نخاع به وجود میآید.
مشکل تنگی کانال نخاع کمر زمانی به وجود میآید که فضای باز در داخل ستون فقرات به دلایل مختلف تنگ شده و نتیجه آن فشار آمدن به طناب نخاعی و عصبهایی که از آن بخش عبور میکنند است. این عارضه میتواند در هر نقطه از ستون فقرات دیده شود؛ ولی بروز آن در قسمتهای پایینی کمر بیشتر گزارش شده است.
یکی از خطرناکترین و متأسفانه شایعترین مشکلات ستون فقرات، تنگی کانال نخاعی است. این عارضه که دلایل زیادی در ایجاد آن دخیل است و میتواند در صورت عدم درمان به مشکلات جدی و خطرناکی منجر شود، بنابراین لازم است که زود تشخیص داده شود. در ادامه نحوه تشخیص تنگی کانال نخاعی را بیان خواهم کرد.
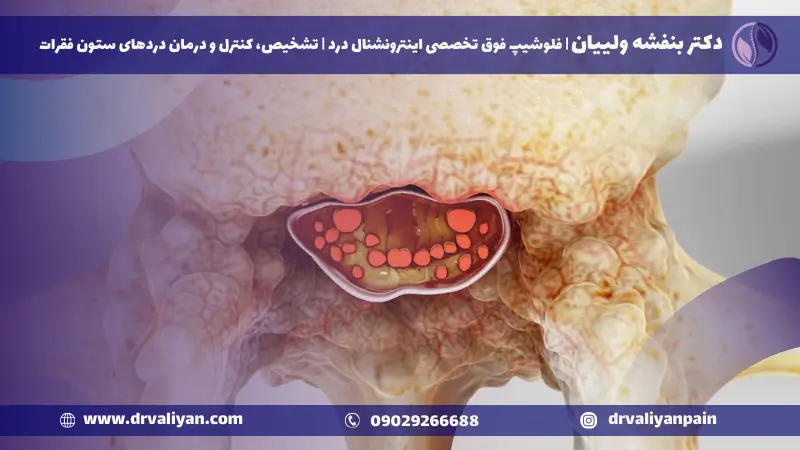
تشخیص تنگی کانال نخاعی
برای تشخیص این عارضه باید به پزشک مغز و اعصاب یا متخصص درد مراجعه کرد و پزشک با انجام آزمایشات بالینی و مراحل گوناگون میتواند تشخیص دهد که شما مبتلا به این تنگی کانال نخاعی هستید یا خیر! در ادامه شرح این مراحل را توضیح خواهیم داد.
بررسی سوابق پزشکی
متخصص برای تشخیص ابتدا شروع به جمع کردن تاریخچه پزشکی شما خواهد کرد که چه علائم و نشانههایی در شما پدیدار شده است، عاملهای خطرآفرین چه مواردی بوده، آیا در گذشته بیماری داشتهاید و اگر بیمار بودهاید مصرف داروها آیا عوارض به دنبال داشته است یا خیر؟
تصویربرداری یا MRI
از آزمایش MRI یا رادیولوژی تصویربرداری برای مشاهده ساختمان کانال نخاعی و تعیین انواع تورمها در بدن بیمار؛ همچنین بروز فشار یا تغییراتی که ممکن است دلیل بروز تنگی باشد، استفاده میشود.
آزمایشهای عصبی
جهت تشخیص تنگی کانال نخاعی درست از آزمایشهای عصبی همچون الکترومایوگرافی (EMG) یا اختلالات حسی جهت بررسی عملکرد نخاع و عصبها انجام میپذیرد.
آزمایش خون
آزمایش خون برای ارزیابی میزان التهاب، عفونتها یا دیگر عوامل مرتبط با این بیماری صورت میگیرد.
علائم تنگی کانال نخاعی
ممکن است برخی از افرادی که دچار این عارضه میشوند هیچ علائمی نداشته باشند، در واقع تنها در سی تی اسکن و یا ام آر آی میتوان به وجود این بیماری پی برد. این عارضه ابتدا به تدریج شروع میشود سپس با گذشت زمان بدتر خواهد شد. علائم تنگی کانال نخاعی در کمر باعث بروز علائم زیر خواهد شد:
درد
امکان دارد در بخشهای مختلفی از بدن شما درد را لمس کنید از جمله پشت، شانهها، بازوها،گردن و همچنین پاها و کمر که میتواند ناشی از تنگی کانال نخاع بوده باشد.
سوزش
سوزشی که شروع آن از باسن بوده و تا قسمت پشتی ران و ساق پا جریان دارد. درد سیاتیک امکان دارد در هر دو اندام تحتانی یا فقط در یک اندام تحتانی ایجاد شود.
از بین رفتن قدرت در قسمتهای پایینی بدن
از بین رفتن قدرت در قسمتهای پایینی بدن هم یکی دیگر از علائم تنگی کانال نخاعی است. این مشکل بخاطر فشار آوردن بر نخاع اسپینال در قسمت زیرین نخاع بوده که موجب میشود پیامهای عصبی برای انتقال به عضلات پایینی با اختلال روبه رو شوند و همین موضوع باعث کاهش قدرت در پاها و کمر خواهد شد و مشکلات حرکتی و عدم تعادل برای بیمار ایجاد خواهد کرد.
سوزن سوزن شدن اندام های تحتانی
سوزنسوزن شدن در اندامهای تحتانی میتواند یکی از علائم تنگی کانال نخاعی باشد که باعث شود التهابات عضلانی بهوجود آید یا به عصبها آسیب وارد شود و یا فشار بیاورد.
گرفتگی یا کرامپ یا اسپاسم عضلانی اندام های تحتانی
زمانی که فشار بر روی نخاع اسپینال زیاد شود باعث فشردگی میشود، با این فشار امکان دارد عصبها و عضلات این مناطق دچار اسپاسم یا گرفتگی شوند که این علائم معمولاً زمان انجام فعالیتهای فیزیکی، حرکتی یا حتی استراحت اتفاق میافتد.
از دست دادن احساس پا
ضعف در پاها و از دست دادن احساس در پا اینگونه است که معمولاً فرد قادر نیست انگشتها و مچ پاها را به طرف بالا حرکت دهد و برروی پاشنه پا راه برود که نام علمی این حالت را پای افتاده یا دراپ فوت Drop foot میگویند؛ اما اگر تنگی کانال نخاعی در ناحیه گردن بهوجود آید امکان دارد علائم زیر پدیدار شوند:
- بیحسی یا سوزن سوزن شدن در دست، بازو و پاها
- ضعف در دست، بازو یا پا
- اشکال در راه رفتن و عدم تعادل
- گردن درد شدید یا خفیف
- در موارد شدیدتر، اختلال در عملکرد روده و مثانه
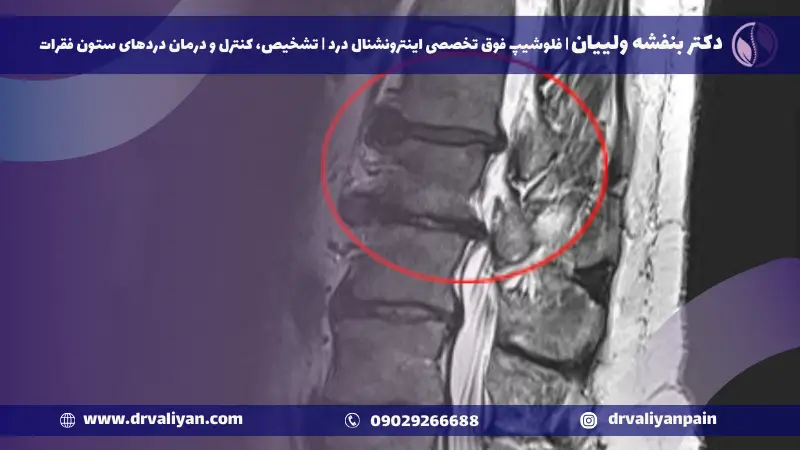
علت تنگی کانال نخاعی
دلایل مختلفی باعث بروز این بیماری میشوند که بهمیزان وخامت تنگی و منطقهای که دچار مشکل شده است مرتبط بوده؛ اما بیماریهای ارتوپدی از جمله این علتها است. در ادامه به مهمترین آنها خواهیم پرداخت.
افزایش سن و پیری
افزایش سن یکی از عوامل اصلی در بروز این عارضه است. با پیری، تغییرات دژنراتیو در ستون فقرات مانند فرسایش دیسکها، رشد غیرطبیعی استخوان (مثلاً اسپورهای استخوانی) و ضخیم شدن رباطها رخ میدهد که میتواند به کاهش فضای موجود برای نخاع و اعصاب منجر شود. این تغییرات ساختاری، فشار روی نخاع و اعصاب را افزایش داده و علائم را به دنبال دارد.مفاصل فاست بین مهرهها هم به تدریج آسیبپذیر و شکننده میشوند. همه این عوامل میتوانند باعث تنگ شدن فضای موجود در کانال نخاعی شوند .
آرتروز
آرتروز ستون فقرات ( استئوآرتروز، اسپاندیلیتیس ) ممکن است در برآمدگی استخوانی که در مفاصل گسترش مییابد نقش داشته باشد.
بیماریهای مادرزادی
بیماریهای مادرزادی مانند آکندروپلازیها این افراد دچار کوتاهی دست و پا هستند و سر بزرگی دارند و مستعد این عارضه هستند. این افراد بعد از سنین ۳۰ سالگی دچار علائم میشوند.
تومورهای ستون فقرات
رشد غیر طبیعی بافتهای نرم ستون فقرات سبب ایجاد التهاب و رشد بافتها به داخل کانال نخاعی شده و باعث تنگ شدن این کانال شوند.
بیرونزدگی دیسک
ممکن است آسیبهای دیسک انحطاطی در ناحیه پشت در ایجاد بیماری تنگی مجرای نخاعی نقش داشته باشد. فتق دیسک در نزدیکی مجرای عصبی میتواند ریشه عصب نخاعی را تحت فشار قرار دهد .
ناپایداری ستون فقرات یا اسپوندیلولیستزیس
این عارضه زمانی اتفاق میافتد که یکی از مهرهها بر روی مهره زیرین خود به طرف جلو میلغزد و باعث تنگ شدن کانال نخاعی میشود.
ژنتیکی
در عده ای از افراد به دلیل ژنتیک آنها قطر کانال نخاعی کمتر از افراد عادی جامعه بوده است.
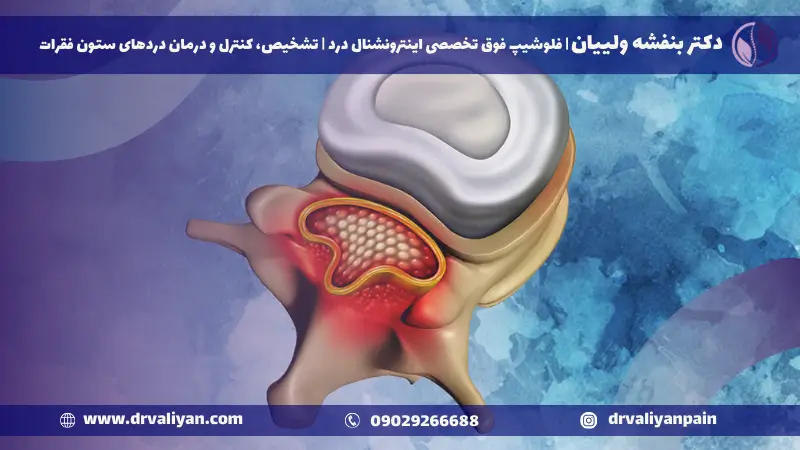
انواع مختلف تنگی کانال نخاعی
یکی از رایجترین دغدغه عموم مردم کمردرد و گردن درد است که در حال حاضر این بیماری به گروه سنی خاصی اختصاص ندارد و بیشتر افراد درگیر آن هستند که از انواع مختلف تنگی کانال نخاعی کمر و گردن از شایعترین بوده است.
این آسیب میتواند به علت نابودی هر دو مفصلهای فاست و دیسکهای بین مهرهها اتفاق بیافتد و در این آسیب خارها یا بیرون زدگیهای استخوانها در کانال نخاعی به وجود آیند.
مفصلهای فاست وقتی فرد به بیماری مفصلی آرتریت مبتلا میشود بزرگ شده و در نتیجه فضای در دسترس ریشههای عصبی باریک و تنگتر خواهد شد. این آسیب را بیماری مفصل گویند که در بعضی مواقع باید جراحی تنگی کمری ایجاد گیرد.
بیمارانی که به این عارضه مبتلا شدهاند بعد از دقایقی که از ایستادن و راه رفتنشان میگذرد، دچار درد شدید در ناحیه باسن، عضلههای ساق پا و ران خواهند شد. این عارضه امکان دارد فراگیر باشد و کل ستون مهرههای کمری را مبتلا کند یا فقط یک ناحیه از ستون فقرات را درگیر کند. معمولاً این بیماری به 3 دسته تقسیم بندی میشوند:
- مرکزی یعنی تنگی کانال نخاع در ناحیه مرکز یا وسط کانال نخاعی به وجود میآید
- کناری یعنی که در ناحیه کناری مهره ایجاد میشود
- بین مهرهها یعنی سوراخهای بین مهرهها تنگ میشوند
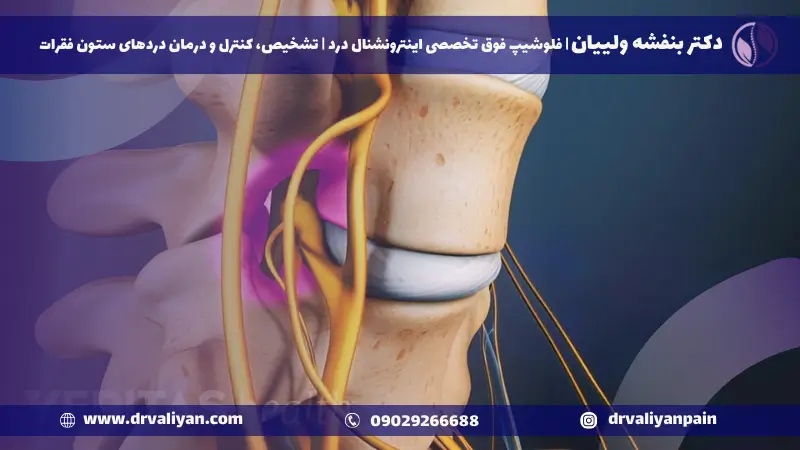
درمان تنگی کانال نخاع کمر بدون جراحی
درمان این عارضه بدون استفاده از روشهای جراحی میتواند شامل استراتژیهای متنوعی باشد که هدف آنها کاهش درد و بهبود عملکرد بیمار است. این روشها عبارتند از:
- تمرینهای فیزیوتراپی برای تقویت عضلات اطراف ستون فقرات و بهبود انعطافپذیری و حمایت از ساختار ستون فقرات است.
- استفاده از کمپرس سرد یا گرم برای کاهش التهاب و تسکین درد
- مدیریت وزن برای کاهش فشار وارد بر ستون فقرات
- استفاده از داروهای ضدالتهابی غیراستروئیدی (NSAIDs) یا تزریق استروئیدی موضعی برای کاهش التهاب و درد در ناحیه آسیبدیده نیز توصیه میشود.با وجود اینکه تزریق داروی استروئیدی به فضای اطراف این نواحی باعث رفع تنگی نمیشود؛ اما میتواند به کاهش التهاب و تسکین درد کمک کند .
- استفاده از بریس و کمربند طبی نیز با محدود کردن حرکات ستون فقرات به بهبود علائم بیمار کمک میکند.
- داروهای ضد درد مانند ایبوپروفن، ناپروکسن و استامینوفن ممکن است به طور موقت استفاده شوند تا درد ناشی از تنگی کانال نخاع کاهش یابد. این دارو ها معمولاً فقط برای مدت کوتاه توصیه میشوند، توجه داشته باشید قبل از مصرف هرگونه دارو با پزشک معالج خود مشورت کنید.
سخن آخر
همانطور که تاکنون متوجه شدهایم تنگی کانال نخاعی نوعی بیماری ارتوپدی است که معمولاً بر اثر فشار استخوانها به اعصاب که حاصل رشد استخوان یا بیرونزدگی دیسکها بوده بهوجود میآید.
در این مقاله در رابطه با تعریف ، علت بروز این بیماری و علائم آن توضیحاتی دادیم. همچنین درمورد روش درمان این عارضه بدون جراحی هم راهکارهایی ارائه کردیم.
تنگی کانال نخاعی با روشهای غیر جراحی در کلینیک درمان درد دکتر بنفشه ولییان با استفاده از متدهای روز دنیا بهبود یافته و درمان میشود. شما میتوانید جهت کسب اطلاعات بیشتر و هماهنگی با این مرکز از طریق تماس با شماره تلفن های 22896224 | 22896225 | 09029266688 اقدام فرمایید.
امیدواریم این مقاله برای شما مفید بوده باشد. اگر درباره این عارضه سؤالی دارید میتوانید در بخش کامنتها مطرح کنید.
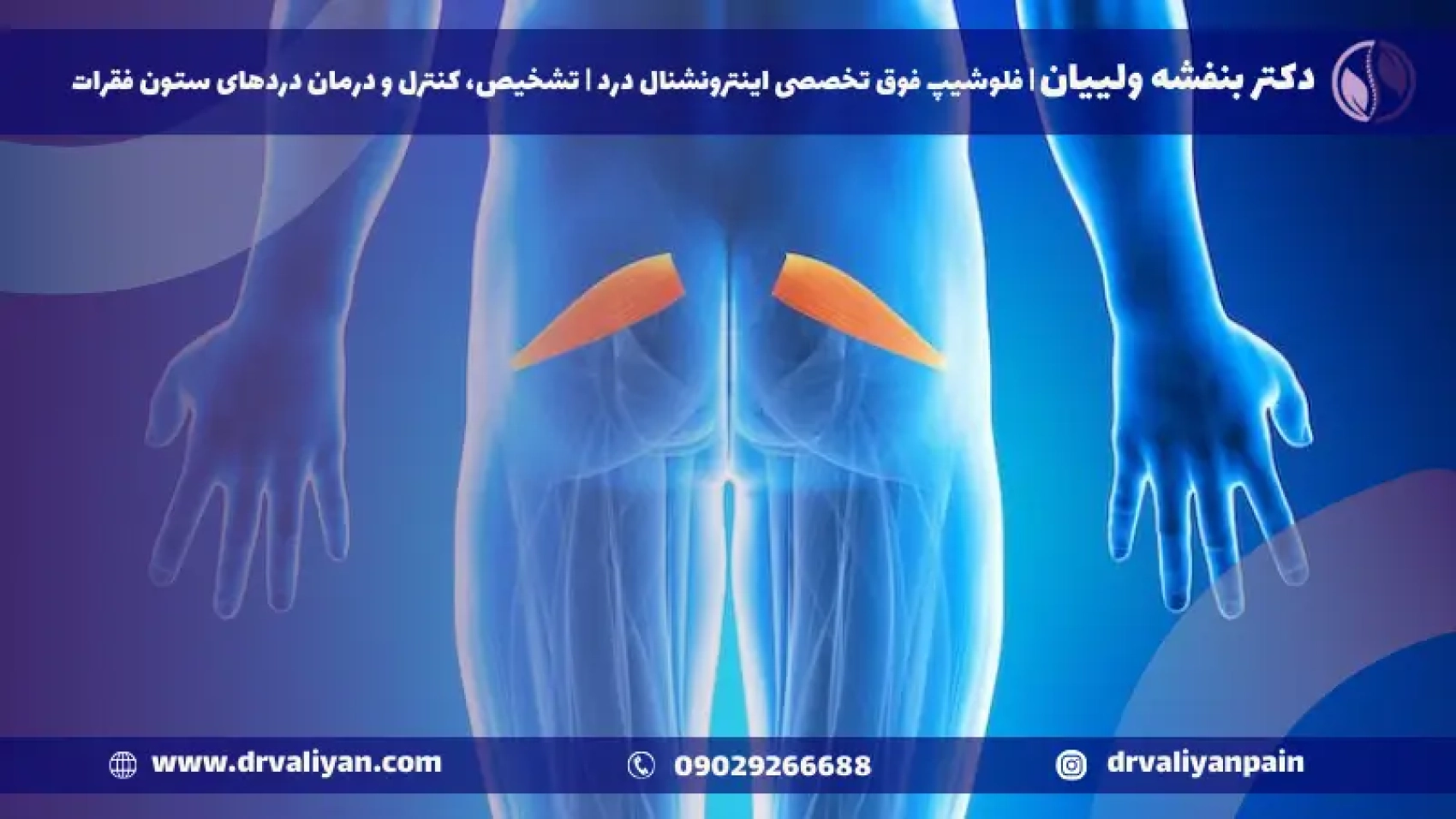
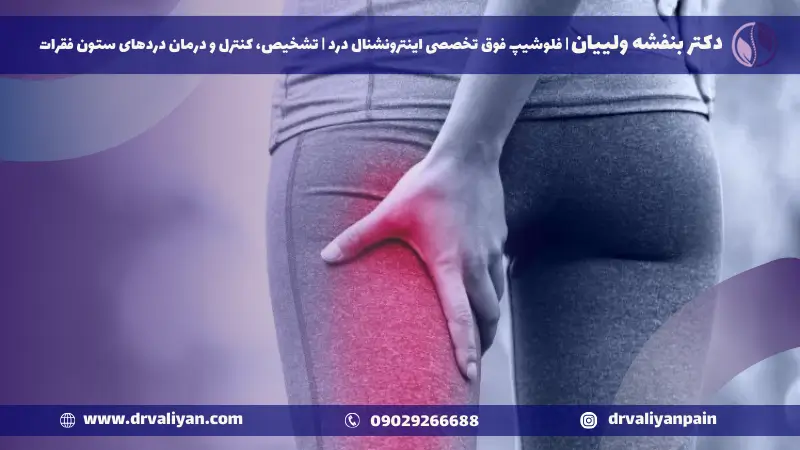
سندروم پیریفورمیس
سندروم پیریفورمیس، اغلب به عنوان یکی از علل شایع درد ناحیه لگن و باسن شناخته میشود و میتواند چالشبرانگیز و ناتوانکننده باشد. این سندروم زمانی رخ میدهد که عضله پیریفورمیس، که در عمق باسن قرار دارد، به عصب سیاتیک فشار میآورد یا آن را تحریک میکند. در این وبلاگ، ما به بررسی دقیق سندروم پیریفورمیس، علل رایج، نشانهها و علائم شایع، و گزینههای درمانی موجود برای کاهش این شرایط دردناک میپردازیم.
ما با هدف ارائه اطلاعات دقیق و کاربردی برای افرادی که از درد ناشی از این سندروم رنج میبرند، مطالبی را تدوین کردهایم. این مطالب نه تنها به شما کمک میکند تا درک بهتری از وضعیت خود داشته باشید، بلکه راهنماییهایی را نیز ارائه میدهد تا در مسیر بهبودی گام بردارید. با ما همراه باشید تا با آخرین یافتههای علمی و راهکارهای عملی برای کاهش درد سندروم پیریفورمیس آشنا شوید.
سندرم پیریفورمیس چیست؟
سندرم پیریفورمیس یک وضعیت پزشکی است که در آن عضله پیریفورمیس، که در ناحیه باسن قرار دارد، به دلیل انقباض یا التهاب، باعث فشار بر روی عصب سیاتیک میشود. این امر میتواند منجر به درد، بیحسی یا سوزن سوزن شدن در باسن، پشت پا و حتی پا شود. این سندرم اغلب در افرادی که فعالیتهایی با تکرار بالا انجام میدهند، مانند دوندگان یا دوچرخهسواران، بیشتر دیده میشود. رویکردهای درمانی میتوانند شامل ورزشهای کششی، فیزیوتراپی و در موارد شدیدتر، تزریق دارویی باشند. آگاهی و درک درست از این سندرم میتواند به مدیریت بهتر علائم و بهبود کیفیت زندگی کمک کند.
در ویدئو زیر متخصص درد، خانم دکتر ولییان درباره این سندروم به طور کامل توضیح دادهاند، توصیه میکنم حتماً ویدئو را کامل ببینید.
انواع سندروم پیریفورمیس
به طور کلی سندروم پیریفورمیس به دو دسته اولیه و ثانویه تقسیم میشود.
- در سندروم پیریفورمیس اولیه که کمتر از ۱۵ درصد از درگیریها را شامل میشود که منشاء اصلی اختلالات آناتومیکی میباشد که واریاسیونهای عصب سیاتیک عامل اصلی آن است.
- سندروم پیریفورمیس ثانویه در نتیجه یک اختلال دیگری میتواند ایجاد شده باشد، اختلالهایی نظیر :
- تروما
- توده ایسکمیک
- اسپاسم عضلانی
- تغییرات بیومکانیکی ناحیه لگن
- نشستنهای طولانی مدت روی سطوح سخت یا wallet neuritis
- کوتاهی عضله
- فعالیت بیش از حد عضله پیریفورمیس مانند راه رفتنهای طولانی مدت
- تریگر پوینت عضله پیریفورمیس
- تودههای چربی ناحیه ساکروایلیاک
- تزریقهای ناحیه
- تودههای کولورکتال
علائم و نشانههای سندرم پیریفورمیس
سندرم پیریفورمیس یکی از دلایل شایع درد ناحیه باسن است که میتواند باعث ایجاد شرایط دردناک در زندگی روزمره باشد. این شرایط زمانی رخ میدهد که عضله پیریفورمیس، که در عمق باسن قرار دارد، بر روی عصب سیاتیک فشار آورده و باعث بروز درد، سوزش یا حتی بیحسی در ناحیه باسن، پشت ران و گاهی اوقات پایین تر از آن میشود. در ادامه، نشانههای اصلی این سندرم را بررسی میکنیم تا افراد بتوانند با آگاهی بیشتری نسبت به سلامت خود اقدام نمایند.
- درد ناحیه باسن: این مهمترین نشانه است که معمولاً در یک طرف بدن احساس میشود و میتواند از خفیف تا شدید متغیر باشد.
- افزایش درد هنگام نشستن: نشستن طولانیمدت میتواند باعث تشدید درد شود، چرا که فشار بیشتری به عضله پیریفورمیس وارد میشود.
- تیر کشیدن پا: ممکن است دردی به صورت تیر کشیدن از باسن به سمت پشت ران و حتی تا پایین پا امتداد یابد، مشابه با علائم سیاتیک.
- حساسیت و فشار در ناحیهی باسن: ممکن است با لمس کردن ناحیهی اطراف عضله پیریفورمیس احساس درد شدت یابد.
- محدودیت در حرکت: افراد ممکن است در انجام برخی حرکات مانند بلند شدن از حالت نشسته یا خم شدن احساس سختی کنند.
- کاهش قدرت و عملکرد در پا: در موارد شدید، فشار بر عصب سیاتیک میتواند منجر به ضعف یا کاهش عملکرد عضلانی در پا شود.
برای کسانی که با این علائم روبرو هستند، توصیه میشود به متخصص مراجعه کنند تا از طریق روشهای تشخیصی دقیق، بهترین راهکار درمانی ارائه شود. در ادامه درباره علل بروز درد در عضله هرمی صحبت میکنیم.
علل بروز سندرم پیریفورمیس
علل بروز سندرم پیریفورمیس میتواند متنوع باشد و شامل عوامل مختلفی است که به طور مستقیم یا غیرمستقیم بر عضله پیریفورمیس و اطراف آن تأثیر میگذارند. در ادامه به برخی از این علل اشاره میکنیم:
- آسیب دیدگی فیزیکی: ضربه یا آسیب دیدگی به ناحیه باسن میتواند باعث التهاب و تورم در عضله پیریفورمیس شود، که این امر میتواند به فشار بر عصب سیاتیک منجر شود.
- فعالیت بیش از حد: انجام تمرینات ورزشی سنگین یا فعالیتهای تکراری که بر روی عضله پیریفورمیس فشار میآورند، میتوانند منجر به ابتلا به سندرم پیریفورمیس شوند.
- نشستن طولانی مدت: نشستن برای مدت زمان طولانی، به ویژه در وضعیتهایی که عضله پیریفورمیس تحت فشار قرار میگیرد، خطر ابتلا به این سندرم را افزایش میدهد.
- وضعیت بدنی نامناسب: وضعیتهای بدنی نامناسب هنگام ایستادن، نشستن یا راه رفتن میتوانند منجر به فشار غیرطبیعی بر عضله پیریفورمیس و اطراف آن شوند.
- تغییرات آناتومیکی: در برخی افراد، ساختار آناتومیکی بدن به گونهای است که عصب سیاتیک به طور غیرطبیعی از زیر یا از میان عضله پیریفورمیس عبور میکند، که این میتواند به تحریک یا فشار بر عصب منجر شود.
- بیماریهای زمینهای: بیماریهایی مانند دیابت، آرتریت روماتوئید و دیگر بیماریهای التهابی میتوانند خطر ابتلا به سندرم پیریفورمیس را افزایش دهند.
- افزایش وزن یا بارداری: افزایش وزن ناگهانی یا بارداری میتواند بر روی مکانیک بدن تأثیر گذاشته و فشار اضافی بر عضله پیریفورمیس وارد کند.
- پوشیدن کفشهای نامناسب: استفاده از کفشهایی که پشتیبانی کافی از پا را ارائه نمیدهند یا باعث تغییر در راه رفتن میشوند، میتواند به تدریج منجر به ابتلا به سندرم پیریفورمیس شود.
شناخت این علل میتواند به افراد کمک کند تا از طریق اصلاح سبک زندگی، وضعیت بدنی و تمرینات ورزشی، از بروز سندرم پیریفورمیس پیشگیری کنند یا شدت علائم آن را کاهش دهند.
درمان سندرم پیریفورمیس
سندروم پیریفورمیس یکی از شایعترین علل درد ناحیه باسن است که میتواند باعث تیر کشیدن در پا شود. این سندروم زمانی رخ میدهد که عضله پیریفورمیس فشاری بر روی عصب سیاتیک اعمال کند. درمان این سندروم شامل ترکیبی از روشهای خودمراقبتی، فیزیوتراپی و در موارد شدیدتر، تزریق استروئید و درمانهای پزشکی است. در ادامه، روشهای مختلف درمانی برای سندروم پیریفورمیس را بررسی میکنیم:
۱. استراحت و کاهش فعالیتهای تحریکآمیز
کاهش فعالیتهایی که باعث تحریک یا تشدید درد میشوند، مانند دویدن یا نشستن طولانیمدت، میتواند به کاهش فشار بر عضله پیریفورمیس و عصب سیاتیک کمک کند.
۲. استفاده از گرما یا سرما
استفاده از کیسههای آب گرم یا کمپرسهای سرد بر روی ناحیه دردناک میتواند به کاهش التهاب و تسکین درد کمک کند. توصیه میشود ابتدا با سرما شروع کرده و پس از چند روز به کیسه آب گرم تغییر دهید.
۳. تمرینات کششی
انجام تمرینات کششی مخصوص عضله پیریفورمیس و عضلات اطراف آن میتواند به کاهش فشار بر عصب سیاتیک کمک کند. این تمرینات باید زیر نظر یک متخصص فیزیوتراپی انجام شوند تا از انجام صحیح آنها اطمینان حاصل شود و باعث بروز درد بیشتر نشود.
۴. ماساژ درمانی
ماساژ میتواند به کاهش تنش در عضله پیریفورمیس و بهبود جریان خون در ناحیهی درد کمک کند. اینکار باید توسط یک متخصص مجرب انجام شود.
۵. فیزیوتراپی
یک برنامه فیزیوتراپی شامل تمرینات کششی، تقویتی و تکنیکهای کنترل درد میتواند به بهبود عملکرد و کاهش علائم کمک کند.
۶. داروهای ضدالتهاب
داروهای ضدالتهاب غیراستروئیدی (NSAIDs) مانند ایبوپروفن میتوانند برای کاهش التهاب و تسکین درد مفید باشند. استفاده از این داروها باید تحت نظر پزشک باشد.
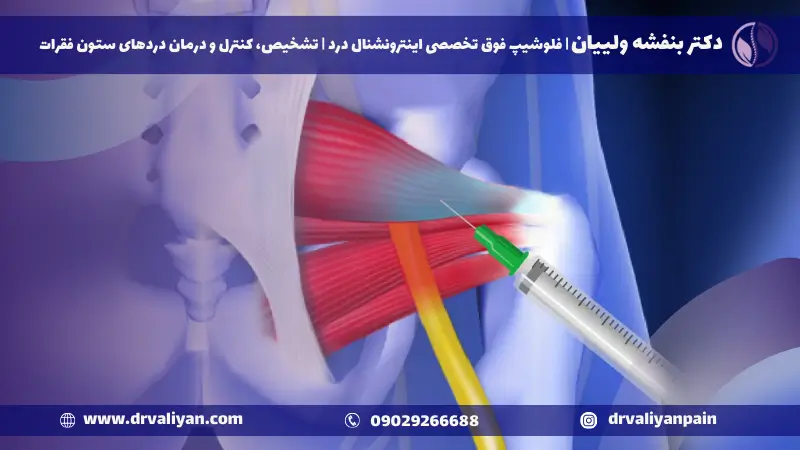
۷. تزریق در عضله پیریفورمیس
- تزریق بوتاکس : تزریق بوتاکس میتواند اسپاسم عضله پیریفورمیس را کاهش دهد؛ در نتیجه درد تسکین مییابد.
- تزریق داروهای بیحسی و کورتیکواستروئید : در موارد شدیدتر، تزریق استروئید مستقیماً به ناحیه اطراف عصب سیاتیک میتواند به کاهش التهاب و تسکین درد کمک کند. این روش باید تنها توسط متخصصان مجرب انجام شود.
۸. جراحی
در موارد نادر اگر درمانهای دیگر موفقیتآمیز نباشند، میتوان از طریق جراحی برای کاهش فشار بر عصب سیاتیک اقدام کرد.
هر یک از این روشهای درمانی باید با مشورت پزشک و بر اساس شرایط خاص هر بیمار انتخاب شود. مهم است که به یاد داشته باشیم که درمان سندروم پیریفورمیس ممکن است نیازمند ترکیبی از چندین روش باشد تا به بهترین نتایج دست یافت.
پیشگیری سندرم پیریفورمیس
دیسک گردن چیست و چگونه درمان میشود؟
بدن انسان با گذشت سالها انجام فعالیتهای گوناگون به مرور زمان رو به افول میرود و درد در بدن مینشیند. گاهی این دردها با وجود تمام استرسها و فشارهای عصبی بر روی ستون فقرات تأثیر منفی میگذارند و متاسفانه دو سوم افراد دچار گردن درد و دیسک گردن هستند. در ادامه این مقاله در رابطه با تعریف دیسک گردن، علت و علائم شایع دیسک گردن و درمانهای مناسب برای دیسک گردن توضیح خواهیم دا.د پس همراه ما تا انتها بمانید.
دیسک گردن چیست؟
در ناحیه گردن ما هفت مهره وجود دارد که در بین این مهرهها دیسکهایی قرار گرفته است. این دیسکها بهعنوان بالشتک ضدضربه برای ستون فقرات کار میکنند و باعث میشوند ستون فقرات انعطافپذیری خود را حفظ کنند؛ اما دیسک گردن (Cervical Disc) زمانی اتفاق میافتد که دیسکهای بین مهره جابهجا شوند یا به هر دلیلی آسیب ببینند و این آسیبدیدن باعث پاره شدن یا ورم غیرطبیعی میشود که به آن فتق یعنی بیرونزدگی دیسک گویند.
در برخی از بیماران، فتق دیسک گردن میتواند باعث فشار و برانگیختن طناب نخاعی در ناحیه شود که در آن مواد دیسک به طناب نخاعی فشار میآورند. این وضعیت مسئله بسیار جدیتر است و ممکن است به یک برنامه درمانی تهاجمیتر نیاز داشته باشد. علائم فشردگی طناب نخاعی شامل راهرفتن ناخوشایند یا سکندری، مشکل در مهارتهای حرکتی ظریف در دستها و بازوها، و احساس سوزنسوزنشدن یا شوک در پایینتنه یا پاها است.
علت دیسک گردن:
وقتی که فضا و محیط دیسک باریک میشود، باعث فشار بر روی مهرهها شده و باعث میشود کنارههای مهره ساییده و دچار پارگی شوند و در این راستا با عمل ساییدگی مهره خارهایی در استخوان به وجود میآید که این خارها به نخاع یا ریشه عصبی فشار وارد میکنند. علل ایجاد شدن دیسک گردن حاد میتواند شامل یک یا چند مورد از موارد زیر باشد:
- حرکات شدید که به گردن و سر فشار میآورد
- تصادف، سقوط و ضربه
- حمل بار سنگین
- انجام فعالیتهای سنگین و به روش اشتباه
- صاف نگهداشتن بدن
- موقعیت نامناسب برای گردن هنگام کار کردن یا نشستن
- خوابیدن در حالت نشسته
- استرس و خستگی
- ماساژ اشتباه
- نگاهکردن به یک نقطه به مدت طولانی
- ورزش نکردن
- چاقی و اضافهوزن
- بالارفتن سن
- موارد ژنتیکی و سابقه در خانواده
- مصرف انواع دخانیات
- عدم تحرک و طولانیمدت یکجا نشستن
- طریق اشتباه نشستن
- خم کردن گردن بر روی گوشی یا میز
- تنظیم نبودن ارتفاع میزتحریر یا لپتاپ
شایع ترین علائم دیسک گردن
علایم دیسک گردن در هر فردی بستگی به محل آسیبدیدگی و پاسخ بدن به درد متفاوت است؛ ولی در کل، گردن درد از شایعترین علائم است. اگر فتق را تجربه کنید این درد امکان دارد به بازو و دست شما برسد. برخی از بیماران اسپاسم عضلانی را گزارش میکنند و برخی از موقعیتها و حرکات میتواند درد را تشدید کند.
اصلیترین علائم دیسک گردن حاد عبارتاند از:
- درد و بیحسی در یک بازو
- سرگیجه و وزوز گوش همراه با درد و بیحسی
- عدم تمرکز و حالت تهوع
- عدم تعادل در راهرفتن
- از دست دادن قدرت در عضلات
- احساس بیحسی و سوزنسوزنشدن
تشخیص دیسک گردن چگونه است؟
افراد اغلب بعد از بروز شایعترین علامت یعنی گردن درد به پزشک درد مراجعه میکنند. پزشک علائمی چون وضعیت جسمی و سبک زندگی شما را ارزیابی میکند و معاینه فیزیکی هم انجام میدهد تا نقطه اصلی درد را متوجه شود. سپس برای ضعف و بیحسیهای عضلانی چکاپ و آزمایشهای گوناگون تشخیص دیسک گردن باید انجام گیرد که این آزمایشها را در ادامه مطلب خواهیم گفت.
MRI (تستهای تصویربرداری)
پزشک با انجام این آزمایش میتواند اعصاب و دیسکها را واضح مشاهده کند و قادر است تشخیص دهد که کدام دیسک آسیبدیده است و آیا بر روی دیسکها فشار عصبی وجود دارد؟ همچنین در این آزمایش میزان رشد استخوانها، تومورهای نخاعی یا آبسه را میتوان مشاهده کرد.
میلوگرام
آزمایش میلوگرام جهت تشخیص مشکلات در دیسکهای گردن انجام میپذیرد. نحوه آزمایش از طرق پرتو ایکس و دستگاهی به نام میلوگرافی صورت میگیرد که تصاویر دقیقی از ستون فقرات را ارائه میدهد.
این آزمایش در راستای تشخیص مواردی همچون فشار یا فشردهشدن دیسکها، تراکم استخوان و غیره قابلاستفاده است و منبعی کامل برای تشخیص درست پزشک خواهد بود.
چگونه دیسک گردن را درمان کنیم
درمان دیسک گردن بستگی به نوع مشکل و میزان شدت دیسک دارد؛ اما روشهای پزشکی، درمان خانگی و ورزش برای درمان وجود دارد که در ادامه به آنها پرداختهایم.
استراحتکردن
درصورتیکه درد شدیدی در ناحیه گردن دارید میتوانید با استراحتکردن و عدم انجام فعالیتهای جسمانی، به کاهش و درمان درد کمک کنید.
مصرف دارو
با مصرف داروهای ضددرد غیر استروئیدی (NSAIDs) و مسکنها میتوانید درد را کاهش دهید و کنترل کنید و در گاهی موارد پزشک تزریق داروی استروئید را توصیه میکند.
فیزیوتراپی
انجام تمرینات فیزیوتراپی، ماساژ اصولی، اکوپانکراتولوژی و انجام تمریناتی که به تقویت عضلات کمک میکنند و میتوانند به بهتر شدن انعطافپذیری و کاهش درد کمک کنند.
تغییرات اصولی در عادات و فعالیتهای روزانه
تصحیح حرکات و رفتارهای روزانه همچون طریقهی نشستن، بلند کردن اشیا و استفاده از وسایل حمایتی مثل گردنبند طبی یا پشتیبان گردن باعث جلوگیری از بیشتر شدن درد و درمان دیسک گردن شوند.
جراحی
در دنیای مدرن امروز، تلاش دنیای پزشکی جلوگیری از جراحی باز است و راههای کم خطرتر و کم تهاجمی کاهش درد را اغلب پیشنهاد میدهند. در شرایط خاص دیسک و بیمار، پزشک راه درمانی جراحی باز را انتخاب میکند و شما میتوانید با یکسری راهکار دردهای پس از جراحی را کنترل کنید.
توجه داشته باشید، پیش از هرگونه اقدام درمانی باید با بهترین دکتر درد صحبت کنید و معاینه شوید تا بهترین راه درمان دیسک گردن برای شرایط شما انخاب شود.
سخن آخر
بدن انسانها با روشهای نادرست که در طول زندگی در پیش میگیرند مانند مواردی که در بالا ذکر کردهایم دچار مشکلات جبران ناپذیری میشوند که اگر درمان هم شوند شاید مانند سابق مقاوم نباشد.
بیماری دیسک گردن هم یکی از این مشکلات بوده که میتواند طاقت فرساتر از یک گردن درد معمولی شود و این امر تاثیر بهسزایی در روند و عملکرد زندگی ما میگذارد.
در این مقاله ما درمورد تعریف دیسک گردن، علت بروز، شایع ترین علائم و راههای درمان کاربردی دیسک گردن صحبت کردیم.
در صورتی که شما نیز گردن درد دارید و به دنبال کاهش و درمان درد دیسک گردن خود هستید، میتوانید به کلینیک درد مراجعه کنید، برای ارتباط با بهترین کیلینک درد از طریق شماره تماسهای 22896224 | 22896225 | 09029266688 اقدام کنید. همچنین در صورتی که سوالی درباره دیسک گردن دارید، میتوانید در بخش نظرات مطرح کنید.
کمردرد بعد از عمل باز کمر
کمردرد پس از جراحی باز کمر یکی از دغدغههای رایج بیمارانی است که به امید بهبودی و بازگشت به زندگی عادی، تحت این عمل جراحی قرار گرفتهاند. قبلاً در مطلبی در خصوص انواع کمر درد صحبت کردیم اما در این مطلب، به بررسی جامع علل احتمالی کمردرد پس از عمل باز و گزینههای درمانی موجود برای مدیریت این شرایط پرداختهایم. از داروهای کاهنده درد گرفته تا روشهای نوین درمانی مانند لیزر درمانی، رادیو فرکوئنسی و…. ما همچنین به اهمیت فیزیوتراپی، ورزش درمانی و تکنیکهای مدیریت استرس برای کاهش درد و تسریع روند بهبودی پرداختهایم.
دعوت میکنیم تا با مطالعهی این مقاله، اطلاعات ارزشمندی در خصوص مدیریت درد پس از جراحی باز کمر کسب کنید و با گزینههای درمانی موجود آشنا شوید. ما امیدواریم این اطلاعات به شما کمک کنند تا با دیدگاهی مثبت و اطلاعاتی دقیق، گامهای مؤثری در مسیر بهبودی خود بردارید.
کمردرد بعد از عمل باز کمر
کمردرد پس از عمل جراحی باز کمر، یک مسئله شایع اما مهم برای بیمارانیست که به دنبال بهبودی و بازگشت به زندگی عادی هستند. در این راستا، درک علل و راههای کنترل و درمان این درد بسیار مهم است. عواملی نظیر التهاب بافتی ناشی از فرآیند جراحی، فشار بر روی ماهیچهها و اعصاب اطراف ستون فقرات، یا حتی تغییراتی در ساختار ستون فقرات میتوانند به ایجاد کمردرد پس از جراحی کمک کنند. راهکارهای موثر شامل تمرینات تقویتی مخصوص، فیزیوتراپی، رعایت اصول ارگونومیک در فعالیتهای روزمره، و در صورت نیاز، مداخلات درمانی تکمیلی میباشد. همکاری و استمرار بیمار در انجام فرآیند درمانی در تسریف کاهش درد و بهبود موثر است.
علائم کمردرد پس از جراحی باز کمر
علل کمردرد پس از جراحی باز کمر
کمردرد پس از جراحی باز کمر میتواند ناشی از عوامل مختلفی باشد که شناخت و درمان آنها برای کاهش درد و بهبود کیفیت زندگی بیماران ضروری است. در این مقاله به بررسی دلایل رایج این نوع کمردرد و راهکارهای مدیریت آن میپردازیم:
- التهاب ناشی از فرآیند جراحی: جراحی باز کمر معمولاً با برشها و تغییرات بافتی همراه است که میتواند منجر به التهاب در اطراف ناحیه جراحی شود. این التهاب موقتی است اما میتواند باعث درد شدید شود.
- فشار بر روی ماهیچهها و اعصاب: در طی جراحی، ممکن است بر روی ماهیچهها و اعصاب اطراف ستون فقرات فشار وارد شود. این فشار میتواند منجر به درد، بیحسی یا ضعف در پاها شود.
- تغییرات ساختاری در ستون فقرات: جراحی ممکن است باعث تغییر در شکل و ساختار طبیعی ستون فقرات شود که این تغییرات میتوانند منجر به درد شوند.
- بازگشت دیسک بین مهرهای: گاهی اوقات، پس از جراحی دیسک، ممکن است دیسک دیگری در همان ناحیه یا ناحیهای دیگر دچار مشکل شود که این امر نیز باعث کمردرد میشود.
- آرتروز ستون فقرات: جراحی میتواند فرآیند آرتروز را در ستون فقرات تسریع کند که این امر باعث درد و سفتی میشود.
- تنگی کانال نخاعی: این حالت زمانی رخ میدهد که فضای اطراف نخاع کاهش یافته و بر روی نخاع و اعصاب فشار میآورد، این عارضه میتواند پس از عمل باز رخ دهد.
- عدم تطابق اندامها: اگر پس از جراحی، اندامها به درستی همتراز نشوند، میتواند منجر به تنش و درد در کمر شود.
برای مدیریت این دردها، توصیه میشود که بیماران با پزشک خود در ارتباط باشند تا با استفاده از روشهایی نظیر فیزیوتراپی، داروهای ضد التهاب، تمرینات ویژه و در صورت لزوم، روشهای درمانی تکمیلی، به بهبودی و کاهش درد کمک کنند.
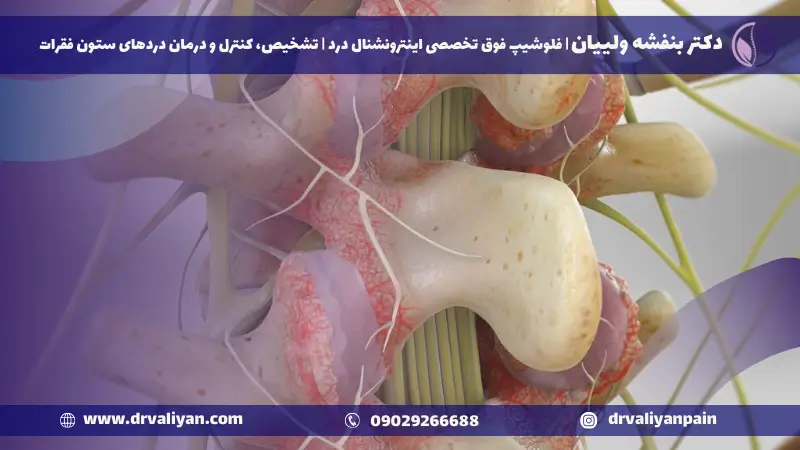
سندروم مفصل فاست چیست؟
سندروم مفصل فاست چیست؟
سندروم مفصل فاست یک وضعیت پزشکی است که در آن مفاصل فاست کوچک، که به همراه دیسکها در حفظ ثبات و انعطافپذیری ستون فقرات نقش دارند، ملتهب و دردناک میشوند. این عارضه میتواند منجر به درد مزمن، بهویژه در ناحیه گردن و کمر شود و حرکت را محدود کند. در ادامه علائم بازر این سندروم را برایتان توضیح خواهیم داد.
علائم بروز سندروم فاست
سندروم مفصل فاست میتواند علائم مختلفی داشته باشد که بسته به موقعیت و شدت آسیبدیدگی متفاوت است. درک این علائم مهم است تا بتوانید به موقع اقدامات لازم برای درمان را انجام دهید. اینجا برخی از رایجترین نشانههایی که ممکن است نشاندهنده بروز سندروم مفصل فاست باشند، آورده شدهاند:
- درد محلی: احساس درد در ناحیه خاصی از کمر یا گردن که ممکن است به سایر قسمتها مانند بازوها یا پاها گسترش پیدا نکند.
- افزایش درد با حرکت: تشدید درد هنگام چرخش، خم شدن یا انجام حرکات خاص که فشار را به مفاصل فاست وارد میکند.
- حساسیت در نقطه خاص: درد شدید در نقاطی که فشار مستقیم بر مفصل فاست وارد میشود.
- محدودیت حرکتی: کاهش دامنه حرکت در ناحیه گردن یا کمر که میتواند به فعالیتهای روزمره شما آسیب برساند.
- گرفتگی عضلانی: احساس سفتی یا گرفتگی در اطراف مفصل فاست که ممکن است به دلیل واکنش بدن به درد باشد.
اگر شما هم با هر یک از این علائم روبرو هستید، ممکن است به سندروم مفصل فاست مبتلا باشید. مهم است که برای تشخیص دقیق و بررسی گزینههای درمانی به متخصص مراجعه کنید. درک علائم و اقدام به موقع میتواند به شما کمک کند تا سریعتر روند بهبودی را آغاز کنید.
در ادامه درباره عوامل متعددی که در بروز سندروم مفصل فاست نقش دارند،صحبت خواهیم کرد.
دلایل بروز سندروم مفصل فاست
سندروم مفصل فاست به دلایل متعددی رخ میدهد که میتواند بر سلامت و عملکرد این مفاصل کوچک اما حیاتی در ستون فقرات تأثیر بگذارد. درک این عوامل به تشخیص و انتخاب استراتژیهای مؤثر برای مدیریت درد کمک میکند:
- فرسودگی و پیری: با افزایش سن، مفاصل فاست میتوانند به دلیل استهلاک طبیعی آسیب ببینند.
- صدمات و آسیبهای وارده: تصادفات، ضربات و جراحات ناشی از ورزش میتوانند به مفاصل فاست آسیب برسانند.
- عدم تعادل عضلانی: ضعف یا بیشفعالی در عضلات اطراف میتواند به مفاصل فاست فشار غیرمعمول وارد کند.
- آرتروز: فرسودگی طبیعی مفاصل که با افزایش سن رخ میدهد، میتواند به آرتروز منجر شود و التهاب و درد مفاصل فاست را افزایش دهد.
- شغلهای فیزیکی سنگین: مشاغلی که نیاز به کار بدنی سنگین یا تکرار حرکات دشوار دارند، میتوانند فشار مضاعفی بر مفاصل فاست وارد کنند.
- اسپوندیلولیستزی: این حالت که در آن یک مهره بر روی دیگری سر میخورد، میتواند فشار و درد در مفاصل فاست را افزایش دهد.
- اضافه وزن و چاقی: وزن بیش از حد بر ستون فقرات و مفاصل فاست فشار اضافی وارد میکند، که میتواند به التهاب و درد منجر شود.
- سیگار کشیدن: تأثیر منفی بر جریان خون و تغذیه بافتها، که میتواند به تخریب مفاصل و درد منجر شود.
- بلند کردن نادرست اشیاء سنگین: استفاده نادرست از تکنیکهای بلند کردن میتواند فشار زیادی بر مفاصل فاست وارد کند.
- سوءتغذیه: رژیم غذایی نامناسب میتواند بر سلامت عمومی بافتها و مفاصل تأثیر بگذارد.
- کمبود فعالیت بدنی: عدم ورزش و فعالیت کافی میتواند به ضعف عضلانی و افزایش فشار بر مفاصل فاست منجر شود.
درک و مدیریت این عوامل میتواند به پیشگیری و کاهش علائم سندروم مفصل فاست و حفظ عملکرد ستون فقرات کمک کند. داشتن یک سبک زندگی سالم، شامل ورزش منظم، رژیم غذایی متعادل و استفاده از تکنیکهای صحیح بلند کردن، میتواند در پیشگیری و مدیریت این عارضه مؤثر باشد.
درمان سندروم مفصل فاست
برای درمان سندروم مفصل فاست، رویکردهای متعددی وجود دارد که بدون نیاز به جراحی، به تسکین درد و بهبود عملکرد کمک میکنند. این روشها را میتوان به دو دسته اصلی تقسیم کرد: روشهای غیرجراحی و روش تزریقی.
انتخاب روش درمانی باید بر اساس شدت علائم، وضعیت کلی سلامتی بیمار و بازخورد به درمانهای قبلی انجام شود. همیشه بهتر است قبل از انتخاب یک روش درمانی، با یک متخصص مشورت کنید تا اطمینان حاصل شود که برنامه درمانی متناسب با نیازهای خاص شما طراحی شده است.
درمان قطعی سندروم مفصل فاست چگونه است؟ این سوالی است که بسیاری از افرادی که با دردهای مزمن ستون فقرات دست و پنجه نرم میکنند، میپرسند. برای کاهش درد ناشی از این وضعیت، هم روشهای جراحی و هم غیر جراحی موجود است که در این مقاله به بررسی جامع آنها خواهیم پرداخت.
خلاصه کلام
در این مقاله، به طور جامع به بررسی سندروم مفصل فاست و راهکارهای مختلف درمانی برای مدیریت این وضعیت پرداختیم. از فیزیوتراپی و تمرینات تخصصی برای تقویت عضلات اطراف ستون فقرات گرفته تا استفاده از کمپرسهای گرم یا سرد برای کاهش التهاب و درد. همچنین، در مورد روشهای تزریقی مانند تزریق مفصل فاست، تزریق نقطه ماشهای و رادیوفرکانسی نوروتومی صحبت کردیم که هر یک میتوانند به تسکین درد ناشی از این سندروم کمک کنند.
اگر شما هم با دردهای مرتبط با سندروم مفصل فاست دست و پنجه نرم میکنید و سوالاتی در این زمینه دارید، دعوت میکنیم سوالات خود را در بخش کامنتها مطرح کنید تا به آنها پاسخ دهیم. علاوه بر این، اگر نیاز به مشاوره و معاینه دقیقتر دارید، توصیه میکنیم با شمارههای مطب خانم دکتر ولییان 22896224 | 22896225 | 09029266688 تماس بگیرید تا یک قدم به زندگی بدون درد نزدیکتر شوید. به یاد داشته باشید، راه حلهای موثر برای درد شما وجود دارد و شما لایق بهرهمندی از یک زندگی راحت و بدون درد هستید.
درمان دیسک کمر با لیزر: روش درمان، مزایا و هزینه
کمردرد یکی از عارضههایی است که به دلیل سبک زندگی افراد بسیار شایع است. قبلاً دربارهی انواع کمردرد و دلایل بروز آن صحبت کردهایم. یکی از عمده دلایل کمردرد، دیسک کمر است. دیسک کمر باعث بروز درد و گاهی حتی مختل کردن ادامه فعالیت روزانه فرد میشود. در این مطلب دربارهی درمان دیسک کمر با لیزر با هم صحبت خواهیم کرد. جراحی با لیزر یکی از مدرنترین شیوههای درمان مشکلات ستون فقرات شناخته میشود.
در این مطلب، به طور خاص به مزایای استفاده از لیزر در درمان دیسک کمر خواهیم پرداخت و نحوه عملکرد این روش در کاهش درد و بهبود کیفیت زندگی بیماران را تشریح میکنیم. از آنجا که انتخاب یک متخصص مجرب و ماهر میتواند تأثیر قابل توجهی بر نتایج درمانی داشته باشد، نکاتی کلیدی در این خصوص ارائه خواهیم داد تا به شما کمک کنیم در انتخاب پزشک خود دقت بیشتری به خرج دهید. با ما همراه باشید تا دریابید چگونه این روش نوین میتواند در مسیر بهبودی و بازیابی تواناییهای شما نقش اساسی ایفا کند.
جراحی دیسک کمر با لیزر
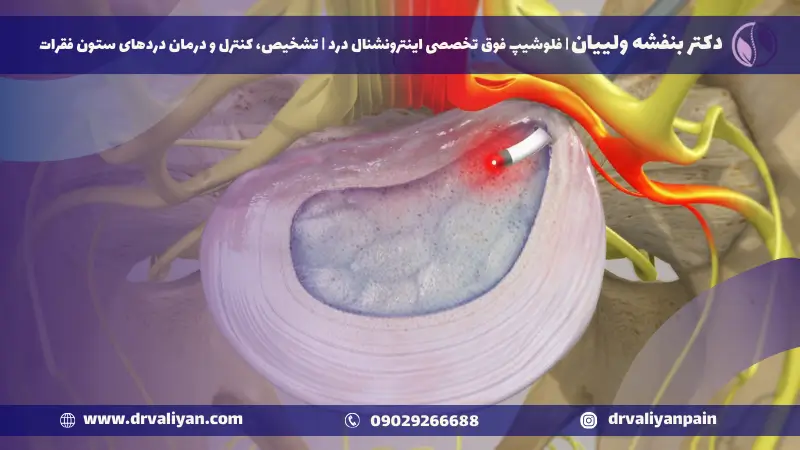
جراحی دیسک کمر با لیزر، یک روش پیشرفته و کمتهاجمی است که به منظور کاهش درد ناشی از مشکلات دیسک کمر، از جمله فتق دیسک، به کار میرود. در این فرآیند، از اشعه لیزر برای هدف قرار دادن و بخار کردن بخشهای آسیبدیده دیسک بدون نیاز به ایجاد برشهای بزرگ یا اقدامات تهاجمی استفاده میشود. این تکنیک، که به آن لیزر دیسککتومی نیز گفته میشود، به گونهای طراحی شده است که با دقت بالایی فقط بافتهای آسیبدیده را هدف قرار دهد، در حالی که حداقل آسیب را به بافتهای سالم اطراف وارد میکند.
این روش که اغلب تحت بیحسی موضعی انجام میشود، امکان میدهد تا بیماران تجربهای با درد و ناراحتی کمتر داشته باشند و دوره نقاهت آنها نیز به طور قابل توجهی کوتاهتر از جراحیهای سنتی باز است. از آنجایی که این تکنولوژی اجازه میدهد تا دقت بیشتری در حذف یا کاهش فشار از روی اعصاب نخاعی اعمال شود، بیماران میتوانند شاهد بهبودی سریعتر در علائم خود باشند.
با این حال، مهم است که بیماران قبل از انتخاب این روش، با پزشک خود مشورت کنند تا اطمینان حاصل شود که جراحی دیسک کمر با لیزر برای وضعیت خاص آنها مناسب است. این تکنیک ممکن است برای همه بیماران با مشکلات دیسک کمر مناسب نباشد، بنابراین تشخیص دقیق و ارزیابی جامع پزشکی ضروری است.
مزایای درمان دیسک کمر با لیزر
درمان دیسک کمر با لیزر، به عنوان یک رویکرد نوین و کمتهاجمی، مزایای قابل توجهی برای بیماران دارد. در ادامه، به بررسی این مزایا به صورت لیستی میپردازیم:
- کمتهاجمی بودن: در مقایسه با جراحیهای سنتی که نیازمند برشهای بزرگ و دستکاری گستردهتری هستند، استفاده از لیزر به میزان قابل توجهی کمتهاجمیتر است و به بافتهای اطراف آسیب کمتری وارد میکند.
- زمان نقاهت کوتاهتر: بیماران پس از درمان دیسک کمر با لیزر، به طور معمول دوره نقاهت کوتاهتری را تجربه میکنند و سریعتر به فعالیتهای روزمره خود باز میگردند.
- درد و ناراحتی کمتر پس از عمل: به دلیل طبیعت کمتهاجمی این روش، بیماران معمولاً کمتر از درد و ناراحتی پس از عمل رنج میبرند، که این امر نیاز به مصرف داروهای مسکن را کاهش میدهد.
- خطر عوارض جانبی کمتر: از آنجا که جراحی با لیزر کمتر تهاجمی است، خطر عفونت، خونریزی و سایر عوارض جانبی نیز کمتر است.
- دقت بالا: استفاده از لیزر به پزشک اجازه میدهد تا با دقت بالایی بر روی ناحیه مورد نظر تمرکز کرده و بافتهای آسیبدیده را بدون آسیب به بافتهای سالم اطراف درمان کند.
- حفظ ساختار ستون فقرات: از آنجا که این روش کمتر تهاجمی است، احتمال حفظ ساختار و عملکرد طبیعی ستون فقرات بیشتر است، که به حفظ ثبات و انعطافپذیری کمک میکند.
- انعطافپذیری در درمان: درمان با لیزر میتواند به تنهایی یا به عنوان بخشی از یک برنامه درمانی جامع، شامل ترکیبی از دارو، فیزیوتراپی و سایر روشهای غیرجراحی، استفاده شود.
- بازگشت سریع به فعالیتها: بیماران پس از درمان معمولاً قادر به بازگشت سریع به فعالیتهای شغلی و تفریحی خود هستند، که این امر به بهبود کیفیت زندگی آنها کمک میکند.
- مناسب برای بیمارانی که نمیتوانند تحت جراحی سنتی قرار گیرند: برخی از بیماران به دلیل شرایط پزشکی دیگر یا سن بالا، نمیتوانند تحت جراحیهای سنتی قرار گیرند. درمان با لیزر میتواند یک گزینه امنتر برای این بیماران باشد.
در نهایت، انتخاب این روش باید با مشورت دقیق و ارزیابی کامل پزشکی صورت گیرد تا اطمینان حاصل شود که برای وضعیت خاص هر بیمار مناسب است.
جراحی لیزر دیسک کمر برای چه کسانی مناسب است؟
درمان دیسک کمر با لیزر ممکن است برای گروههای خاصی از بیماران به عنوان گزینهای مطلوب در نظر گرفته شود. این افراد شامل:
- افرادی با فتق دیسک کمر: کسانی که از فتق دیسک رنج میبرند و درد آنها با درمانهای غیرجراحی مانند فیزیوتراپی یا دارو بهبود نیافته است.
- بیمارانی که از دردهای مزمن کمر رنج میبرند: افرادی که تجربه درد مداوم در ناحیه کمر دارند و این درد بر کیفیت زندگی آنها تأثیر منفی گذاشته است.
- کسانی که به دنبال روشهای کمتهاجمی هستند: افرادی که تمایلی به انجام جراحیهای باز و تهاجمی ندارند و به دنبال گزینههایی با دوره نقاهت کوتاهتر و خطر کمتر هستند.
- بیماران با محدودیتهای زمانی برای بهبودی: افرادی که به دلایل شغلی یا شخصی، نیاز به بازگشت سریع به فعالیتهای روزمره دارند.
- افرادی که نمیتوانند تحت جراحیهای سنتی قرار گیرند: بیماران مسن یا کسانی که به دلیل شرایط پزشکی موجود، نمیتوانند تحت جراحیهای سنگین قرار گیرند.
مهم است که قبل از انتخاب درمان دیسک کمر با لیزر، با بهترین متخصص درد مشورت کند تا اطمینان حاصل شود که این روش برای شرایط خاص او مناسب است.
درمان دیسک با لیزر چگونه است؟
درمان دیسک کمر با لیزر، روشی کمتهاجمی و پیشرفته است که برای کاهش درد ناشی از مشکلات دیسک کمر به کار میرود. این فرآیند به شرح زیر انجام میشود:
1. آمادهسازی بیمار:
بیمار تحت بیحسی موضعی قرار میگیرد تا از ناحیهای که قرار است تحت درمان با لیزر قرار گیرد، بیحس شود. این امر اطمینان حاصل میکند که بیمار در طول فرآیند احساس راحتی بیشتری داشته باشد.
2. دسترسی به دیسک آسیبدیده:
پزشک با استفاده از تصویربرداری هدایتی مانند فلوروسکوپی (نوعی اشعه X زنده)، یک سوزن را به طور دقیق به دیسک آسیبدیده هدایت میکند. این تکنیک به پزشک اجازه میدهد تا با دقت بالا و بدون آسیب رساندن به بافتهای اطراف، به ناحیه مورد نظر دسترسی پیدا کند.
3. استفاده از لیزر:
پس از قرارگیری سوزن در موقعیت صحیح، یک فیبر نوری که به دستگاه لیزر متصل است از طریق سوزن وارد میشود. پزشک سپس اشعه لیزر را فعال میکند تا بافت آسیبدیده دیسک به آرامی بخار شود یا کاهش یابد.
4. کاهش فشار و تسکین درد:
حرارت ناشی از لیزر باعث بخار شدن بخشی از دیسک میشود، که این امر به کاهش فشار بر روی اعصاب و بهبود علائم درد کمک میکند. در برخی موارد، لیزر میتواند به سفت شدن بافت نرم اطراف و کاهش خطر فتقهای بیشتر کمک کند.
5. پایان فرآیند و بازیابی:
پس از اتمام درمان با لیزر، سوزن و فیبر نوری به دقت خارج میشوند. بیمار معمولاً میتواند پس از یک دوره کوتاه استراحت، کلینیک یا بیمارستان را ترک کند. دوره نقاهت پس از این نوع درمان معمولاً کوتاه است و بیماران اغلب میتوانند به سرعت به فعالیتهای روزمره خود بازگردند.
6. پیگیریهای پس از درمان:
بیماران پس از درمان ممکن است نیاز به جلسات پیگیری با پزشک داشته باشند تا پیشرفت بهبودی خود را ارزیابی کنند. در برخی موارد، توصیههایی مانند فیزیوتراپی یا تمرینات کششی ممکن است برای کمک به بهبودی سریعتر و پیشگیری از مشکلات آینده ارائه شود.
نکات مراقبت بعد از جراحی دیسک کمر با لیزر
پس از جراحی دیسک کمر با لیزر، رعایت نکات مراقبتی خاصی میتواند به بهبودی سریعتر و کاهش خطر بازگشت مشکل کمک کند. در ادامه به برخی از این نکات اشاره شده است:
- استراحت مطلوب: در روزهای اول پس از درمان، استراحت کافی حائز اهمیت است تا به بدن فرصت دهید تا فرآیند بهبودی را آغاز کند.
- پیروی از دستورالعملهای پزشکی: مطمئن شوید که دستورالعملهای پزشک معالج خود، از جمله مصرف داروها و زمانبندی جلسات پیگیری را به دقت رعایت کنید.
- اجتناب از فعالیتهای سنگین: از انجام فعالیتهای سنگین یا بلند کردن اجسام سنگین تا زمانی که پزشک اجازه دهد، خودداری کنید تا از فشار بیش از حد بر روی ناحیه درمانشده جلوگیری شود.
- انجام تمرینات توصیه شده: پس از اینکه پزشک اجازه داد، شروع به انجام تمرینات کششی و تقویتی ملایم کنید تا به بهبود انعطافپذیری و قدرت عضلانی کمک کند.
- مصرف آب فراوان: نوشیدن مقادیر کافی آب به حفظ هیدراتاسیون بدن کمک کرده و میتواند فرآیند بهبودی را تسریع بخشد.
- تغذیه سالم: یک رژیم غذایی متعادل و غنی از مواد مغذی میتواند به تقویت سیستم ایمنی بدن و بهبود سریعتر کمک کند.
- جلوگیری از سیگار کشیدن: سیگار کشیدن میتواند فرآیند بهبودی را کند کند، بنابراین توصیه میشود در طول دوره نقاهت از آن پرهیز کنید.
با رعایت این نکات مراقبتی، میتوانید به بهبودی خود پس از درمان دیسک کمر با لیزر کمک کنید و به سرعت به فعالیتهای عادی خود بازگردید. همیشه مهم است که در صورت بروز هرگونه علائم نگرانکننده یا سوالاتی در مورد مراقبتهای پس از درمان، با پزشک خود مشورت کنید.
آرتروز شانه: علل، علائم و درمان
آرتروز شانه، یکی از شایعترین بیماریهایی است که سلامت و کیفیت زندگی افراد را به چالش میکشد. این عارضه، که بیشتر به عنوان “پیری مفصل” شناخته میشود، زمانی رخ میدهد که غضروف محافظتی اطراف مفصل شانه فرسوده و تخریب میشود. در این مطلب، قصد داریم تا به عمق این موضوع بپردازیم و از دریچه علم و تجربه، تعریف دقیقی از آرتروز شانه ارائه دهیم، علل اصلی بروز آن را بررسی کنیم و در نهایت، به درمانهای موجود و نوین این بیماری اشاره کنیم. هدف ما این است که با ارائه اطلاعات دقیق و بهروز، بینشی جامع نسبت به این بیماری و راههای مقابله با آن به شما ارائه دهیم. بیایید با هم قدم در این مسیر دانایی بگذاریم و نگاهی عمیقتر به آرتروز شانه، عوامل آن و رویکردهای درمانی موثر داشته باشیم
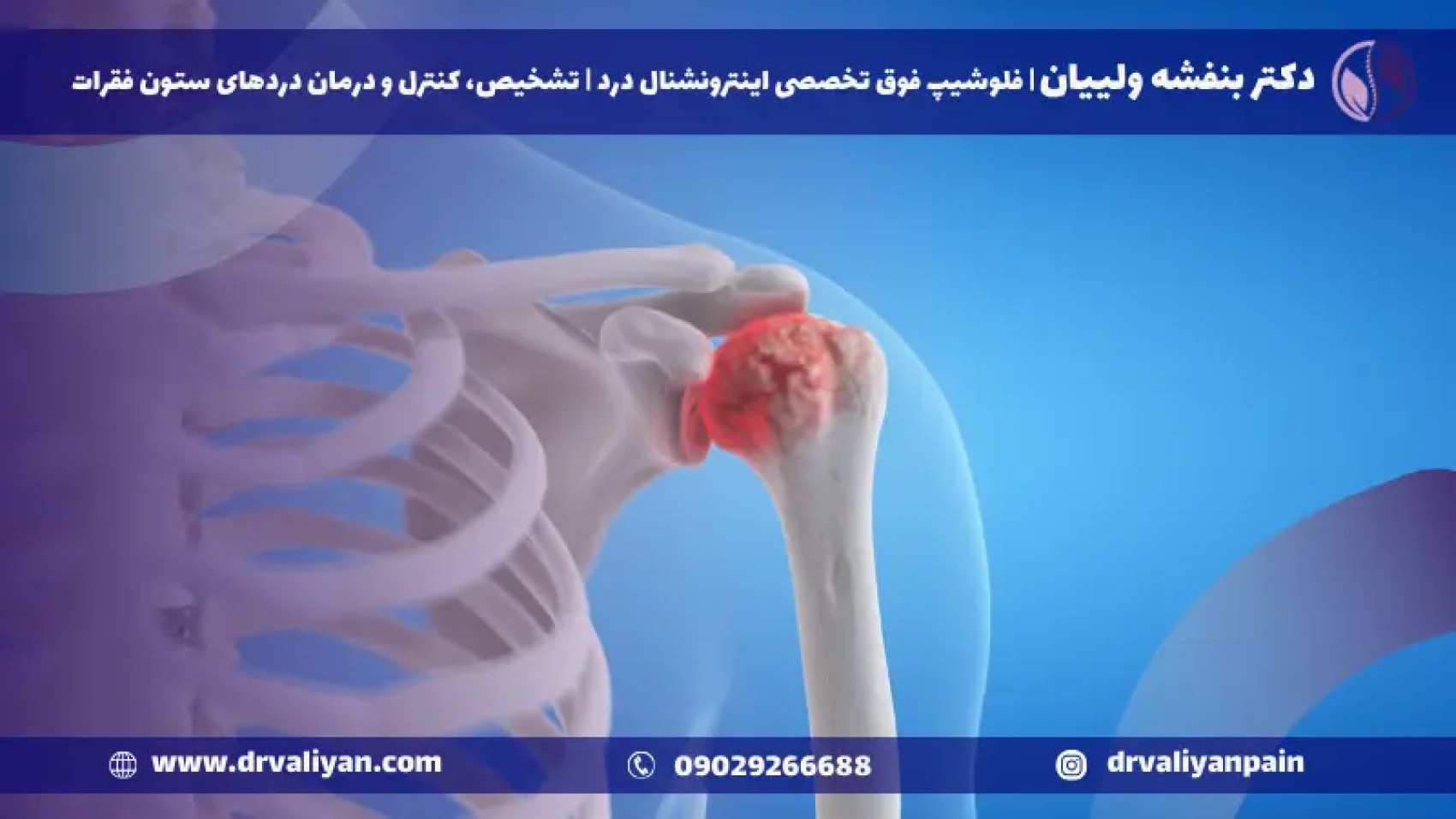
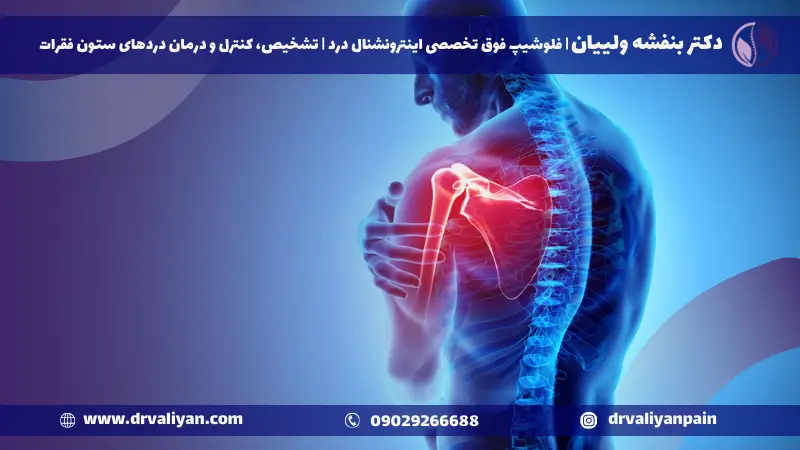
آرتروز شانه چیست؟
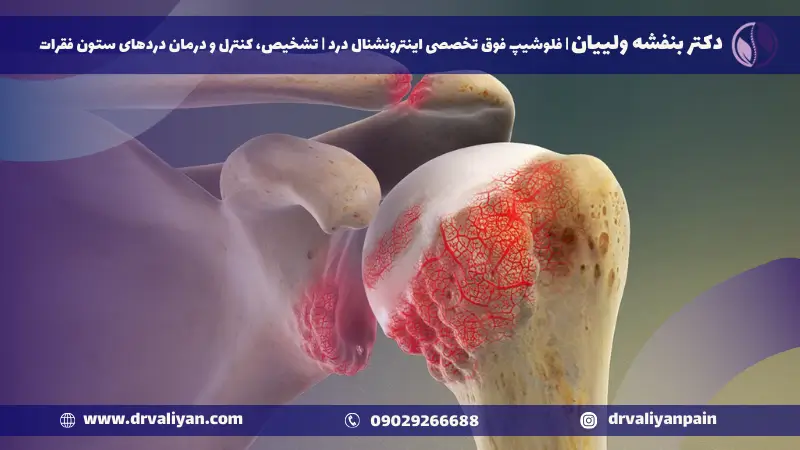
آرتروز شانه، بیماریی است که در آن غضروفهای مفصلی شانه دچار فرسودگی و آسیب میشوند. این وضعیت معمولاً با احساس درد، خشکی و محدودیت در حرکت شانه همراه است. غضروف، لایهای صاف و انعطافپذیر است که سطوح استخوانی مفصل را پوشانده و به عنوان یک کوسن عمل میکند تا حرکت استخوانها بر روی یکدیگر را آسان و بدون درد کند. وقتی این غضروف به دلیل آرتروز تخریب میشود، استخوانهای تحتانی شروع به مالیدن مستقیماً بر روی یکدیگر میکنند، که این امر باعث ایجاد درد، التهاب و محدودیت حرکتی میشود.
آرتروز شانه میتواند ناشی از فرسایش طبیعی باشد که با افزایش سن رخ میدهد (استئوآرتریت). همچنین ممکن است در اثر شرایط التهابی مزمنی مانند آرتریت روماتوئید ایجاد شود. علاوه بر این، آسیبهای قبلی به شانه، مانند شکستگیها یا آسیبهای رباطی، میتوانند خطر ابتلا به آرتروز شانه را افزایش دهند.
تشخیص آرتروز شانه اغلب از طریق معاینه فیزیکی و تصویربرداریهایی مانند رادیوگرافی (عکس برداری از استخوان) یا MRI صورت میگیرد. درمان آرتروز شانه ممکن است شامل استراتژیهای مدیریت درد، تقویت و افزایش انعطافپذیری از طریق فیزیوتراپی، داروهای ضدالتهاب و در موارد پیشرفتهتر، اقدامات جراحی باشد. هدف از درمان، کاهش درد و بهبود عملکرد و کیفیت زندگی فرد است.
علل بروز آرتروز شانه
علل آرتروز شانه متعدد و متفاوت هستند و میتوانند شامل عوامل ژنتیکی، مکانیکی و التهابی باشند. یکی از شایعترین علل، فرسایش طبیعی غضروف مفصلی در طول زمان است که معمولاً با افزایش سن اتفاق میافتد و به آن استئوآرتریت گفته میشود. در این حالت، غضروف محافظتکننده سر استخوانهای مفصل به تدریج نازک و آسیبدیده شده و باعث ایجاد درد، التهاب و محدودیت حرکتی میشود.
آسیبدیدگیهای قبلی به شانه، مانند شکستگیها، پارگیهای رباط یا آسیبهای ورزشی، نیز میتوانند زمینهساز بروز آرتروز شانه باشند. این نوع آرتروز که به دنبال آسیبدیدگی ایجاد میشود، به عنوان آرتروز پس از ضربه شناخته میشود و میتواند سالها پس از حادثه اولیه بروز کند.
شرایط التهابی مزمن مانند آرتریت روماتوئید نیز میتوانند باعث تخریب غضروف مفصل شانه شوند. در این حالت، سیستم ایمنی بدن به بافتهای سالم مفصل حمله کرده و باعث التهاب، درد و تخریب غضروف میشود.
عوامل دیگری مانند بیماریهای متابولیک، مثل دیابت و گوت، و نیز شرایطی مانند نکروز آواسکولار (مرگ بافت استخوانی به دلیل کاهش جریان خون) نیز میتوانند به تخریب مفصل شانه و بروز آرتروز منجر شوند.
شناسایی علت دقیق آرتروز شانه برای انتخاب درمان مناسب و مؤثر حیاتی است. درمانها میتوانند شامل تغییرات سبک زندگی، فیزیوتراپی، داروهای ضدالتهاب و در موارد پیشرفته، اقدامات جراحی باشند.
علائم آرتروز شانه
آرتروز شانه، یکی از شرایطی است که میتواند تأثیر قابل توجهی بر کیفیت زندگی فرد داشته باشد، به ویژه زمانی که علائم آن شروع به نمایان شدن میکنند. درک علائم این بیماری میتواند به افراد کمک کند تا در صورت مشاهده هر یک از این نشانهها، به دنبال کمک پزشکی باشند.
یکی از اصلیترین علائم آرتروز شانه، درد مداوم یا متناوب در ناحیه شانه است که ممکن است با فعالیت تشدید شود و در زمان استراحت کاهش یابد. این درد میتواند از خفیف تا شدید متغیر باشد و گاهی اوقات به بازو یا گردن نیز سرایت کند.
خشکی و محدودیت در حرکت شانه نیز از دیگر علائم رایج آن است. این محدودیت میتواند در انجام فعالیتهای روزمره مانند رسیدن به قفسههای بالا یا برس زدن به موها مشکل ایجاد کند.
بسیاری از بیماران گزارش میکنند که احساس میکنند شانهشان “سفت” شده و صبحها با احساس خشکی در ناحیه شانه بیدار میشوند. این حالت میتواند پس از دورههای طولانی استراحت یا بیتحرکی بیشتر نمایان شود.
بعضی از افراد ممکن است هنگام حرکت دادن شانه صدایی مانند کریپ یا سایش شنیده یا احساس کنند، که نشاندهنده اصطکاک بین استخوانهای مفصلی است که غضروف محافظتکننده آنها تخریب شده است.
در موارد پیشرفتهتر آرتروز شانه، تورم و التهاب در ناحیه مفصل ممکن است رخ دهد، که میتواند به تغییر شکل مفصل و افزایش درد منجر شود.
شناسایی به موقع این علائم و مراجعه به پزشک میتواند در جلوگیری از پیشرفت بیماری و کاهش درد و ناراحتی ناشی از آرتروز شانه کمک کننده باشد. درمانهای موجود، از تغییرات سبک زندگی گرفته تا رویکردهای پزشکی و جراحی، میتوانند به بهبود عملکرد شانه و کیفیت زندگی فرد کمک کنند.
پیشگیری از پیشرفت آرتروز شانه
پیشگیری از پیشرفت آرتروز شانه از طریق رژیم غذایی سالم و ورزش منظم، یک استراتژی کلیدی برای حفظ سلامت و تحرک این مفصل حیاتی است. ایجاد تغییرات در سبک زندگی میتواند تأثیر قابل توجهی بر کند کردن روند بیماری و کاهش علائم آرتروز شانه داشته باشد.
رژیم غذایی سرشار از مواد ضدالتهاب
مصرف مواد غذایی ضد التهاب مانند ماهیهای چرب (سالمون، ماهی خال مخالی)، روغن زیتون فرابکر، میوهها و سبزیجات رنگارنگ، آجیل و دانهها میتواند به کاهش التهاب در بدن کمک کند. مواد غذایی غنی از امگا۳ و آنتیاکسیدانها به کاهش علائم آرتروز کمک میکنند.
کاهش مصرف مواد غذایی التهابزا
کاهش مصرف قند، چربیهای ترانس، گوشتهای فرآوریشده و کربوهیدراتهای تصفیهشده میتواند به کاهش التهاب و در نتیجه کند شدن پیشرفت آرتروز شانه کمک کند. این تغییرات در رژیم غذایی، علاوه بر کاهش درد، به بهبود سلامت عمومی بدن نیز کمک میکند.
ورزشهای مخصوص شانه
انجام تمرینات ورزشی که برای تقویت عضلات اطراف شانه طراحی شدهاند؛ میتواند به حفظ دامنه حرکتی شانه کمک کند و فشار وارده بر مفصل را کاهش دهد. ورزشهایی مانند شنا، یوگا و تایچی به دلیل تمرکز بر حرکات آرام و کنترلشده، برای افراد مبتلا به آرتروز شانه بسیار مناسب هستند.
حفظ وزن سالم
کاهش وزن و حفظ وزنی سالم میتواند فشار وارده بر مفاصل، از جمله شانه، را کاهش دهد و به کاهش درد و پیشگیری از پیشرفت آرتروز کمک کند. ترکیبی از رژیم غذایی متعادل و ورزش منظم، استراتژی مؤثری برای حفظ وزن سالم است.
با پیروی از این اصول، نه تنها میتوانید به کند کردن پیشرفت آرتروز شانه کمک کنید، بلکه به بهبود کیفیت زندگی خود نیز کمک خواهید کرد. مشورت با یک متخصص تغذیه و یک مربی ورزشی میتواند به شما در طراحی یک برنامه غذایی و ورزشی مناسب که به نیازهای خاص شما پاسخ میدهد، کمک کند.
راههای درمان آرتروز شانه
درمان آرتروز شانه از چالشهای اصلی برای بسیاری از افراد مبتلا به این شرایط است. با توجه به تأثیر قابل توجه این بیماری بر کیفیت زندگی، یافتن روشهای مؤثر برای کاهش درد و بهبود تحرک اهمیت بالایی دارد. در این مقاله، راههای درمانی مختلفی که میتوانند به افراد مبتلا به آرتروز شانه کمک کنند، بررسی میشود.
تغییرات سبک زندگی
تغییر در شیوه زندگی اولین گام در مدیریت این عارضه است. کاهش فعالیتهایی که باعث تشدید درد میشوند، حفظ وزن سالم و استفاده از تکنیکهای حفاظت از مفصل میتواند به کاهش فشار وارد بر شانهها کمک کند. در بخش قبلی مفصل در این خصوص با شما صحبت کردیم.
ورزش و فیزیوتراپی
انجام ورزشهای خاص برای تقویت عضلات اطراف شانه و حفظ انعطافپذیری مفصل میتواند در کاهش علائم آرتروز شانه مؤثر باشد. فیزیوتراپی، شامل تمرینات کششی و تقویتی، میتواند به بهبود دامنه حرکتی و کاهش درد کمک کند.
داروها
مصرف داروهای ضد التهاب غیر استروئیدی (NSAIDs) میتواند به کاهش درد و التهاب ناشی از آرتروز شانه کمک کند. در مواردی که درد شدیدتر است، پزشک ممکن است تزریق کورتیکواستروئید به داخل مفصل را توصیه کند.
درمانهای جایگزین
رویکردهای درمانی جایگزین مانند طب سوزنی، ماساژ درمانی و هیدروتراپی میتوانند به عنوان بخشی از یک برنامه درمانی جامع، در کاهش علائم آرتروز شانه مفید باشند.
جراحی
در مواردی که درمانهای غیر جراحی مؤثر واقع نشوند و کیفیت زندگی فرد به طور قابل توجهی تحت تأثیر قرار گیرد، جراحی ممکن است گزینهای برای در نظر گرفتن باشد. انواع جراحیها شامل آرتروپلاستی (تعویض مفصل)، دبریدمان آرتروسکوپیک (تمیز کردن مفصل) و اوستئوتومی (تغییر شکل استخوان) میشود.
درمانهای پیشرفته
روشهای درمانی نوین مانند تزریق پلاسمای غنی از پلاکت (PRP) و سلولهای بنیادی نیز مورد بررسی قرار گرفتهاند و ممکن است به عنوان گزینههای درمانی در آینده در دسترس باشند.
انتخاب روش درمانی مناسب برای آرتروز شانه باید با در نظر گرفتن شدت بیماری، سبک زندگی فرد و اهداف درمانی انجام شود. مشاوره با یک متخصص ارتوپدی میتواند به شما در تصمیمگیری برای بهترین گزینههای درمانی بر اساس نیازهای خاص شما کمک کند.
سخن پایانی
در پایان این بررسی عمیق در خصوص آرتروز شانه، امیدواریم که شما به درک بهتری از این بیماری پیچیده، علل آن و گزینههای درمانی موجود دست یافته باشید. توجه به سلامت شانهها و درک به موقع علائم آرتروز شانه میتواند تفاوت قابل توجهی در کیفیت زندگی شما ایجاد کند. اگر شما یا عزیزانتان با نشانههایی از آرتروز شانه مواجه هستید، یادتان باشد که نیازی به تحمل درد و ناراحتی نیست.
کلینیک درد دکتر ولیان با بهرهگیری از آخرین دستاوردهای علمی و تجربهای گسترده در درمان انواع بیماریهای مرتبط با ستون فقرات و مفاصل، آماده ارائه خدمات تخصصی به شما است. ما اینجا هستیم تا با ارائه راهکارهای درمانی مؤثر و همراهی شما در هر قدم، به شما کمک کنیم تا به بهترین نتیجه ممکن دست یابید.
در صورتی که سوالی دارید یا نیاز به مشاوره حرفهای دارید، تردید نکنید و از طریق شمارههای 22896224 | 22896225 | 09029266688 با کلینیک درد تماس بگیرید. تیم متخصص ما آماده پاسخگویی به پرسشهای شما و ارائه راهنماییهای لازم برای گامهای بعدی شما در مسیر درمان است. به یاد داشته باشید، اولین قدم برای غلبه بر درد و بازیابی تواناییهایتان، اقدام به موقع و دریافت کمک تخصصی است. ما در کلینیک درد دکتر ولیان، در کنار شما هستیم تا با هم، به سوی زندگی بدون درد گام برداریم.